por Luis Leone
Denominamos miocardiopatías a la afectación de las fibras musculares cardiacas. Las afectaciones del músculo cardiaco pueden corresponder a múltiples etiologías, conocidas y desconocidas.
Causas de miocardiopatías y/o miocarditis: (Clasificación de la Organización Mundial de la Salud)
|
Inflamatorias
Metabolicas
|
Toxicas
Infiltrativas
|
Hematológicas
Hipersensibilidad
Genéticas
Neuromusculares
PostParto
|
Formas de presentación: dentro de las miocardiopatías se encuentran tres formas:
A)Dilatada B) Hipertrofica C) Restrictiva.
Estas tres formas se caracterizan por presentar diferentes características histopatológicas y morfológicas y determinado diferentes cuadros clínicos
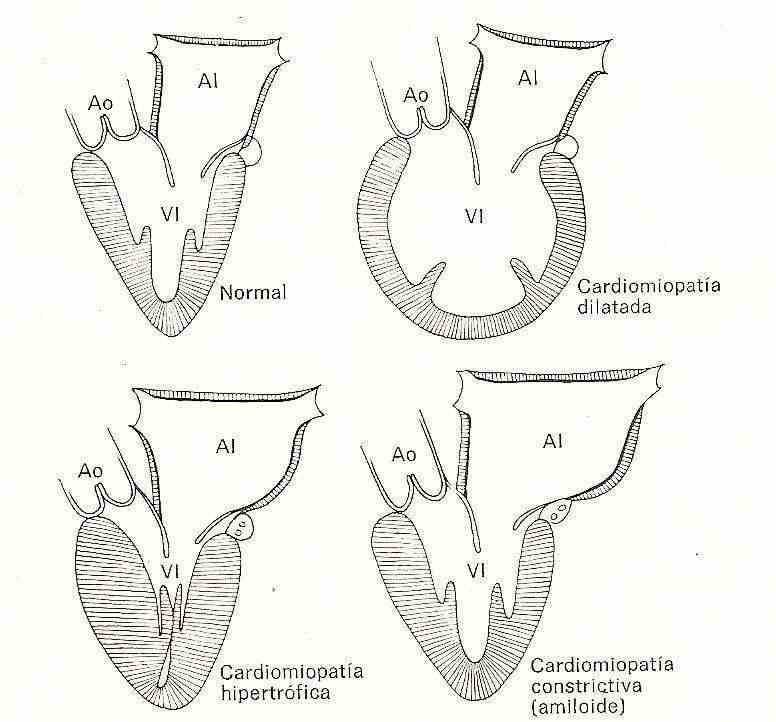
A) Dilatada
Como su nombra lo indica se caracteriza por predominar microscópicamente la dilatación marcada de las cavidades cardiacas, con aumento del peso del corazón, paredes engrosadas pero predominado la dilatación de las aurículas y de los ventrículos anillos valvulares, presencia de coágulos y trombos, zonas de extensa fibrosis sobre los ventrículos, engrosamiento endocardico con zonas marcadas de disrupción que se localizan tanto en el ventrículo izquierdo como el derecho.
Microscópicamente se observa extensas zonas de fibrosis intersticial y perivascular, con áreas de necrosis, infiltrado celular inflamatorio, hipertrofia de los miocitos, degeneración de fibras musculares con incremento del tamaño de miofibrillas, aumento del número de mitocondrias y sarcomeros, alteraciones de los núcleos, presencia de vacuolas lipidicas y pérdida de miofilamentos. Estas alteraciones están en relación con las causas etiológicas y sus variaciones pueden ser en mayor o menor grado. En el chagas en fase aguda se pueden observar la presencia de parásitos en las fibras cardiacas.
Síntomas: síndrome de insuficiencia cardiaca, presencia de embolias pulmonares o sistémicas.
Examen físico: ritmo de galope con R3 y R4, edemas bilaterales, presencia de ascitis, hepatoesplenomegalia, rales bilaterales.
El choque de punta se encuentra desplazado hacia la izquierda, puede no ser palpable por la presencia de derrame pericardico, acompañándose de ingurgitación yugular importante sin colapso, pulso arterial periférico paradojal y caída de la tensión arterial en inspiración.
Radiología: cardiomegalia, derrames pleurales, hipertensión venocapilar, redistribución de flujo.
ECG: taquicardia sinusal, presencia de arritmias auriculares o ventriculares, alteraciones del segmento ST y onda T, presencia de trastornos de conducción de distintos grados.
Ecocardiograma: dilatación marcada de cavidades ventriculares y auriculares, hipoquinesia global, zonas de disquinesia, presencia de derrame pericardico, disminución de la fracción de acortamiento.
Estudios de cámara gamma Radiocardiograma: marcada disminución de la fracción de eyección.
Angiografía: dilatación severa de la cavidad ventricular izquierda y derecha, hipoquinesia global, insuficiencia mitral y tricuspidea secundaria por dilatación del anillo, elevación de la presión telediastólica del ventrículo izquierdo y de la presión pulmonar, disminución del volumen minuto.
Dentro de las causas etiológicas debemos denotar que en numerosas ocasiones los daños Producidos pueden ser reversibles en forma parcial o total, guardando relación directa con el diagnostico precoz y el tratamiento correcto; ejemplo de esto son los efectos tóxicos de drogas quimioterapicas, alcohol y el tratamiento correcto de causas bacterianas y virales.
La displasia arritmogenica es la única con afectación directa sobre el ventrículo derecho en el tracto de salida, con reemplazo parcial o total del tejido muscular por tejido adiposo y fibrosis, que facilitan el mecanismo de reentrada para la generación de severas arritmias ventriculares, motivo por el cual estos pacientes presentan alto riesgo de muerte súbita.
El tratamiento de esta cardiopatía no difiere del tratamiento para la insuficiencia cardiaca,y se sustenta fundamentalmente en: beta bloqueantes, diuréticos, antialdosteronicos, y inhibidores de sistema renina angiotensina. El desarrollo de eventos rítmicos obliga en ocasiones a utilizar antiarrítmicos como la amiodarona, y en muchos de estos pacientes esta indicada la anticoagulacion, por sus cámaras dilatadas baja fracción de eyeccion, y el riesgo aumentado de presentar eventos embolicos.
El desarrollo de mayor grado de dilatación cardiaca, trae como consecuencia a la insuficiencia cardiaca y al incremento severo de la mortalidad, que en estos pacientes a los 5 años de su diagnostico es aproximadamente del 50%, presentándose no solo por el deterioro hemodinámica,se agrega además el riesgo de la muerte súbita muy elevado en esta población, motivo por el que se agrega para el tratamiento de estos pacientes la implantación de cardiodesfibrilador y/o la resincronizacion ventricular más cardiodesfibrilador.
Miocardiopatia hipertrofica
Las alteraciones anatomopatológicas se caracterizan por incremento marcado de la masa ventricular con reducción de las cavidades ventriculares, se presenta con mayor grado en el ventrículo izquierdo y se observan grados menores de hipertrofia asociada del ventrículo derecho. Generalmente hay dilatación de las cavidades auriculares, con reducción de los ventrículos como consecuencia del aumento del espesor de las paredes.
La hipertrofia puede ser simétrica o asimétrica, en esta última predomina el aumento del espesor
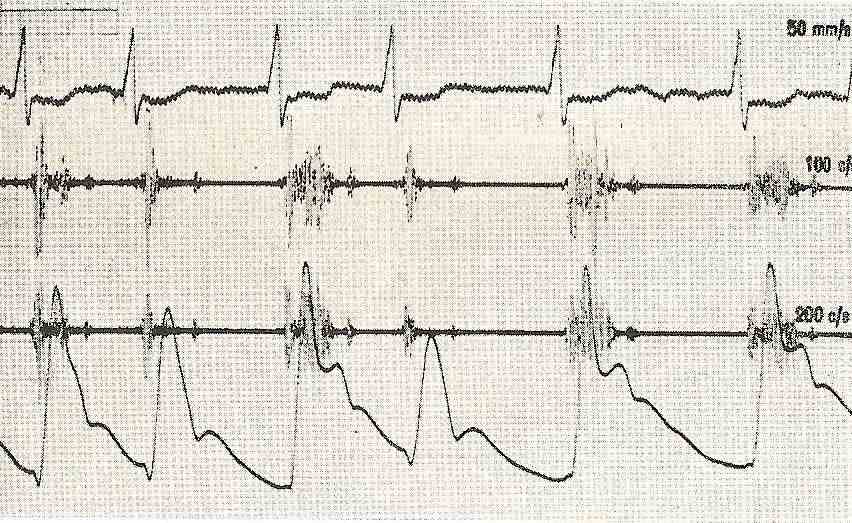 Figura 2 Miocardiopatia hipertrófica, soplo sistólico eyectivo, pulso digitiforme, obsérvese la segunda muesca en la rama descendente del pulso, carotideo en el 3 y 5 complejo, antes de la incisura dicrota de tabique interventricular y se asocia como consecuencia, la obstrucción en el tracto de salida del ventrículo izquierdo, determinado por el septum interventricular hipertrófico y la valva anterior de la válvula mitral, que durante la sístole ventricular sufre un efecto “venturi” de absorción contra el septum interventricular, determinando la reducción en el volumen de expulsión. La variedad concéntrica no existe obstrucción, pero determina reducción al llenado del ventrículo con el incremento correspondiente de presión intraventricular, ocasionado por la falta de distensibilidad de las paredes (disminución de la compliance ventricular).
Figura 2 Miocardiopatia hipertrófica, soplo sistólico eyectivo, pulso digitiforme, obsérvese la segunda muesca en la rama descendente del pulso, carotideo en el 3 y 5 complejo, antes de la incisura dicrota de tabique interventricular y se asocia como consecuencia, la obstrucción en el tracto de salida del ventrículo izquierdo, determinado por el septum interventricular hipertrófico y la valva anterior de la válvula mitral, que durante la sístole ventricular sufre un efecto “venturi” de absorción contra el septum interventricular, determinando la reducción en el volumen de expulsión. La variedad concéntrica no existe obstrucción, pero determina reducción al llenado del ventrículo con el incremento correspondiente de presión intraventricular, ocasionado por la falta de distensibilidad de las paredes (disminución de la compliance ventricular).
Macroscopicamente se observa incremento de la masa cardiaca, y la hipertrofia puede localizarse en distintas posiciones, siendo la patente medioseptal y apical dos variantes reconocidas, prevaleciendo esta ultima en Japón.
Histológicamente se reconocen hipertrofia con gran desorganización de los haces de células musculares, desorganización miófibrilar, fibrosis intersticial, y alteración de los núcleos celulares.
Síntomas: disnea, dolor precordial, sincope y palpitaciones.
Examen físico: soplo sistólico eyectivo de intensidad 3 a 4/6 mesosistólico con irradiación a focos de la base y soplo de regurgitación mitral en área mitral de intensidad 2 /6 protomesositolico. En ocasiones este puede no ser manifiesto o encontrarse enmascarado por el soplo de eyección. La característica de este soplo eyectivo esta determinado por su incremento con la maniobra de Valsalva, durante la fase compresiva. Al producirse dicha maniobra se produce disminución del retorno venoso a cavidades derechas, circuito pulmonar y como consecuencia disminución del llenado del ventrículo izquierdo que incrementa la obstrucción del tracto, determinando aumento franco del soplo.
En el examen del paciente con la variante obstructiva podemos encontrar en la palpación del pulso arterial como un segundo resalto de menor intensidad determinado por la obstrucción dinámica durante la fase expulsiva, llamado pulso digitiforme.
El choque de punta se encuentra conservado manifestándose enérgico y sostenido.
Radiología: se observa moderado aumento del tamaño de la silueta cardiaca, con incremento de la aurícula izquierda y signos sugestivos de hipertrofia de ventrículo izquierdo.
ECG: signos de crecimiento de la aurícula izquierda y sobrecarga ventricular izquierda, también pueden estar presentes ondas Q en precordiales, que sugieren la hipertrofia septal.
Las arritmia auriculares y ventriculares son frecuentes, y la presencia de fibrilación auricular es una incidencia preocupante, que puede motivar su descompensación hemodinámica, al disminuir el llenado del ventrículo izquierdo.
Ecocardiograma: es el método que permite su diagnostico inmediato al permitirnos observar el incremento de la aurícula izquierda, le hipertrofia del septum o de las paredes ventriculares, la obstrucción al tracto de salida ventricular, y combinado con el sistema doppler nos permite saber el gradiente en el tracto de salida del ventrículo, como consecuencia de la obstrucción dinámica.
Estudios de cámara gamma Radiocardiograma: función sistólica conservada con aumento del espesor de las paredes ventriculares y ventrículo disminuido en su tamaño.
Angiografía: ventrículo izquierdo hipertrófico de tamaño reducido, con insuficiencia mitral y obstrucción al tracto de salida del ventrículo, presentando imagen típica de pie de bailarina.
A través de este método se puede medir exactamente el gradiente, si bien esto también se puede realizar con el eco doppler cardiaco.
Su tratamiento iniciales es medico comenzando con la administración de beta bloqueantes,y antagonistas del calcio, siendo el objetivo la reducción de la frecuencia cardiaca la disminución de la función sistólica y el incremento de la compliance ventricular.
En pacientes con franca sintomatología clase funcional NYHA III-IV a pesar de la medicación con gradientes en tracto de salida severos se puede optar por el tratamiento quirúrgico con Miectomia y en ocasiones reemplazo de la válvula mitral.
La indicación de marcapasos en estos pacientes, con el objeto de disminuir el gradiente en trato de salida del ventrículo izquierdo se ha realizado con resultados dispares.
Restrictiva
Esta variedad es la menos frecuente, y se caracteriza por disfunción diastolica del ventrículo, sin afectación de la función sistólica.
Se caracteriza por presentar un incremento moderado del tamaño y peso del corazón con presencia de placas endocardicas de tejido fibroso distribuidas en ambos ventrículos, con
Zonas que conforman extensas cicatrices, confiriéndoles a los ventrículos características de dureza rugosidad y falta de elasticidad.
En la amilodosis, se encuentra sustancia amiloidea en el interior de las cavidades ventriculares, que como sabemos se trata de una sustancia de origen proteico que conforma, verdaderas fibrillas, determinado por un plegamiento de las estructuras proteicas de la secuencia de los aminoácidos, siendo en algunas presentaciones de origen genético, de tipo autosomico dominante. en la sarcoidosis se encuentra granulomas, localizados en las paredes ventriculares y en las regiones septales. En la hemocromatosis se observan verdaderos depósitos de hierro, en la endomiocardiofibrosis se observa penetración de tejido colágeno y presencia de importante edema intersticial, en la variedad eosinofilica se observa penetración de células redondas y eosinofilos que llevan a la necrosis del endocardio con posterior desaparición del proceso inflamatorio y formación de tejido fibroso.
Síntomas: síndrome de insuficiencia cardiaca predominando como síntoma, la disnea.
Examen físico: taquicardia ritmo de galope con R3 y R4 con presencia en ocasiones de soplos de insuficiencia valvulares auriculoventriculares, con el resto de los signos semiológicos que acompañan a la insuficiencia cardiaca; rales, edemas, hepatoesplenomegalia, ascitis que se presentaran de acuerdo a la evolución del proceso y el grado de afectación.
Radiología: moderado agrandamiento cardiaco con signos de hipertensión venocapilar y, presencia de derrames pleurales.
ECG: complejos de bajo voltaje, trastornos de la conducción auriculoventriculares y intraventriculares.
Ecocardiograma: incremento del grosor del ventrículo izquierdo y de la maza, con imágenes de distinta densidad intraventricular, con función sistólica conservada, y alteración severa de la función diastolica-
Angiografía: alteración del llenado ventricular con registro de presión intraventricular del tipo dip- plateau determinado por el incremento marcado de la presión intraventricular, con restricción al llenado.
El tratamiento de este tipo de miocardiopatia esta relacionado con el cuadro que predomine, de insuficiencia cardiaca o de restricción al llenado.
Las etiologías determinantes tienen poco tratamiento especifico en la sarcoidosis las arritmias son muy refractarias al tratamiento estando indicadas la implantación de marcapasos o de cardiodesfibrilador. Conjuntamente se han administrado con algunos beneficios corticoides.
En la variante eosinofilica, los corticoides conjuntamente con diuréticos, inhibidores del sistema renina angiotensina, al igual que en la fibrosis endomiocardica.
Biopsia endomiocardica: consiste en tomar muestra del tejido cardiaco. Su indicación no es general para todo tipo de miocardiopatías, esta relacionada con variantes etiológicas de difícil diagnostico, para evaluar determinados tratamientos o detectar rechazos tempranos en pacientes transplantados.
Consiste en realizar bajo intensificador de imagen tomas de músculo cardiaco, con un catéter especial (Biotomo), en manos de profesionales capacitados provee importante y fundamental información para su tratamiento.
MIOCARDITIS
|
Denominamos miocarditis, cuando el corazón se encuentra cursando un proceso inflamatorio agudo, con afectación del músculo cardiaco, generalmente causado por agentes infecciosos.
Como podemos observar en la Tabla I, las causales etiológicas son muy diversas y en muchos casos las presentaciones clínicas presentan características especificas, en muchas de ellas la presentación aguda puede ser florida en cuanto a síntomas y signos específicos, y en otras etiologías y condiciones su presentación es muy larvada y puede pasar en forma inadvertida, para luego evolucionar en forma crónica hacia la miocardiopatia dilatada. Las variaciones, no solo se relacionan con el agente etiológico, cobra fundamental importancia el estado general previo del paciente.
Microscópicamente el tamaño cardiaco esta aumentado, con incremento de su peso, dilatado e hipertrofiado.
Microscópicamente se observa infiltrado inflamatorio, generalmente linfocitos degeneración de los miocitos, y zonas de necrosis.
Fisiopatologícamente cuando la afectación es severa, presenta los síntomas típicos de un cuadro de insuficiencia cardiaca, con bajo volumen minuto, es un corazón enfermo dilatado con afectación de la función sistólica y franco deterioro de la fracción de eyección.
Síntomas y signos. Estos no difieren de los que se presentan en el síndrome de insuficiencia cardiaca, las diferencias en ocasiones están dadas por individualidades del agente patógeno o por el grado de compromiso con la afectación de acuerdo al estado previo del individuo. El paciente puede presentar signos francos de infección, fiebre, desasosiego, disnea progresiva en los últimos días, ortopnea, y nicturia.
En el examen físico los datos pueden ser muy variables, existiendo en algunos casos el antecedente de haber cursado cuadros “gripales” incaracteristicos, hasta presentarse asintomático y signos de afectación aguda especiales como en el Chagas. En esta etiología podemos encontrar el signo de Romaña edema monoocular bipalpebral con inyección conjuntival y dacrioadenitis (tumefacción de la glándula lagrimal) con adenopatía satélite de los ganglios preauriculares y laterales del cuello que en el término de 30 a 40 días desaparece. El chagoma de inoculación es una reacción inflamatoria no supurada que se acompaña de reacción ganglionar y desaparece a los 60 días. Todos estos procesos pueden desarrollarse como detallamos y asociarse con resquebrajamiento del estado general acompañado de fiebre, sudoración hepatoesplenomegalia, hasta afectación neurológica y con síntomas de insuficiencia cardiaca. Se han observado cuadros de panmiocarditis necrotica con muerte del paciente.
En otros esta fase aguda no se presenta y evolucionan en forma directa a la etapa crónica.
La taquicardia prevalece en los hallazgos auscultatorios, y esta en relación con el cuadro febril, la presencia de ritmo de galope por 3R y 4R se presenta en los casos más severos, al igual que la presencia de un soplo sistólico apical. La posibilidad de desarrollar embolias pulmonares o sistémicas, esta presente.
ECG: las alteraciones más frecuentes están relacionadas con cambios inespecíficos en el segmento ST y onda T, en otras ocasiones se presentan arritmias auriculares y ventriculares y trastornos en la conducción auriculoventricular, los distintos grados de bloqueo AV indiscutiblemente hablan de un mayor grado de afectación por el proceso agudo. En el chagas agudo son frecuentes los daños a la rama derecha del Has de Hiss y el compromiso de la división anterior izquierda, tanto en fase aguda como crónica.
Radiología: el tamaño cardiaco puede fluctuar entre tamaño normal hasta severa cardiomegalia con signos de congestión pulmonar.
Ecocardiograma: permite evaluar los distintos grados de disfunción ventricular sistólica y diastolita, presencia de trombos, quinesia ventricular global y segmentaría. Al ser un método rápido y de realización sencilla sin preparación previa del enfermo, nos permite la evaluación periódica en el seguimiento del paciente.
Cámara gamma: la admistracion de Gallium-67, o Pirofosfato identifica cambios inflamatorios o necroticos característicos de la miocarditis.
Biopsia endomiocardica: es de suma utilidad en algunos casos para la confirmación del diagnostico, denotándose que la negatividad o presencia de una biopsia negativa no excluye el diagnostico, que en principio siempre es clínico. Su repetición a los días, puede estar indicada.
Laboratorio: los valores elevados de eritrosedimentacion, acompañados de leucocitosis, con neutrofilia nos indican las posibilidades de procesos infecciosos.El desarrollo de distintos agentes en hemocultivos, micologicos, parasitologicos y pruebas reactivas para distintos agentes determinantes, pueden posibilitarnos la aproximación al diagnostico etiológico.
Consideramos, que el Chagas al ser una endemia en zonas extensas de nuestro país y que la observación de pacientes portadores de esta enfermedad son muy comunes, debemos extendernos en más detalles para brindar información, en su estudio y diagnostico.
Pruebas diagnosticas para chagas:
En etapa aguda: Microhematocrito, gota fresca: permite una rápida visualización del agente en pacientes con alta parasitemia, su sensibilidad es variable dependiendo del observador.
Indirectas: Xenodiagnostico (Xd) y hemocultivo (Hc), para etapas indeterminadas (sin síntomas ni signos durante la primoinfección) y crónica con sensibilidad muy variable.
Serologicos: hemoaglutinación directa, inmunoflorescencia, Elisa. Con mayor sensibilidad que las anteriores, para el diagnostico en etapas indeterminadas y crónica y para evaluación de tratamiento.
Nuevas técnicas: se están utilizando, la polimerasa en cadena (PCR) anticuerpos líticos, y citometria de flujo.
Tratamiento: los estudios randomizados han demostrado buenos resultados para el chagas agudo (tasas de curación del 80 al 90%) e indeterminado (con negativizacion de las pruebas a los meses o años) con beznidazol y nifurtimox, seguidos con pruebas serologicas. En el chagas congénito el éxito es cercano al 100% con el tratamiento correcto.
Los tratamientos para los distintos tipos de miocarditis están directamente en relación con los agentes etiológicos, agregados a la terapéutica cardiologica (beta bloqueantes, diureticos, Ieca, antialdosteronicos) de acuerdo a cada caso en particular.