por Hugo Lino Cavallone y Carlos R. Salvarezza
La insuficiencia respiratoria aguda (IRA) es una entidad compleja, que se desarrolla sobre la base de numerosos mecanismos fisiopatológicos y que, frecuentemente, pone en peligro la vida de los pacientes.
La respiración es el movimiento de moléculas de gases a traves de membranas permeables.
Hay dos etapas en la respiración: a) externa o pulmonar, mediante la cual un organismo intercambia gases con su medio ambiente, y b) interna o celular, donde se produce la captación y utilización de oxigeno y la eliminación de dióxido de carbono por los tejidos.
La IRA se produce cuando el sistema respiratorio es incapaz de satisfacer las necesidades metabólicas del organismo. Esto implica que la condicion indispensable para el diagnostico de IRA es la presencia de hipoxia (insuficiente aporte de oxigeno a los tejidos). Como no existen elementos clnicos ni de laboratorio especificos para determinar cuando hay hipoxia, se define a la IRA por el grado de hipoxemia (disminución de la presion arterial de oxigeno), del cual se infiere que existe ademas hipoxia.
Un paciente esta en IRA cuando la presion arterial de oxigeno (PaO2) es menor de 50 mm Hg, con o sin aumento de la presion arterial de dióxido de carbono (PaCO2), respirando aire ambiente y en ausencia de cortocircuito de derecha a izquierda intracardiaco.
La IRA se clasifica en dos tipos fundamentales:
Tipo I: cuando existe hipoxemia con normo o hipocapnia (insuficiencia hipoxemica, no ventiladora).
Tipo II: cuando hay hipoxemia e hipercapnia (insuficiencia ventilatoria).
 Fisiopatología
Fisiopatología
Los centros respiratorios estan localizados en el tronco encefalico y en la corteza cerebral.
Durante el proceso de la respiración se realiza un intercambio de gases entre el medio ambiente y las celulas. Para su mejor comprensión se consideran cuatro subdivisiones funcionales:
|
|
La hipoxia se desarrolla por los siguientes mecanismos fisiopatológicos:
|
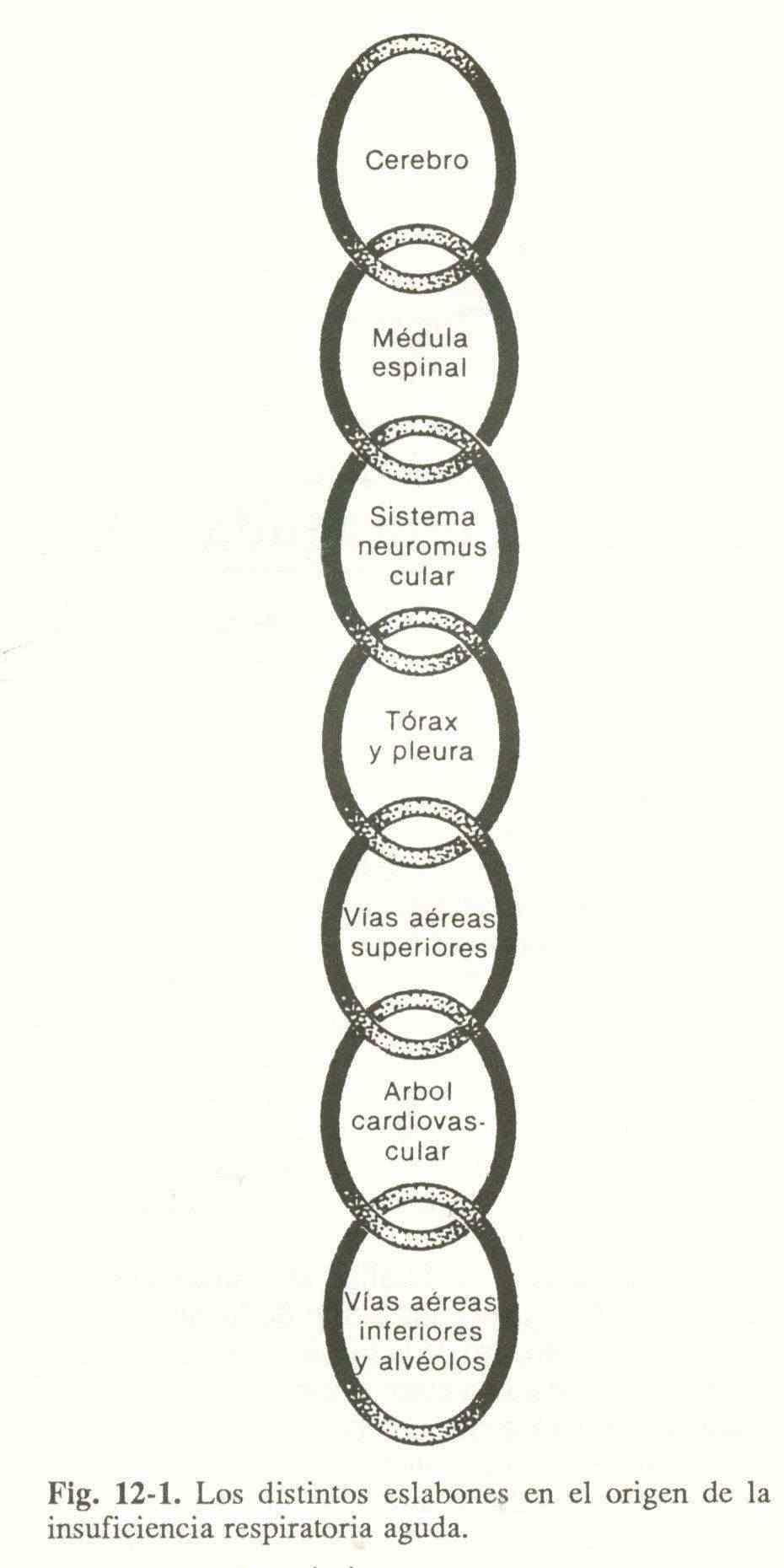
Las neuronas integradoras de la medula espinal procesan las eferencias de ambos centros respiratorios con las aferencias de los propioceptores periféricos y envian señales a traves de los nervios frenicos e intercostales hasta la placa neuromuscular, produciendo la expansion de la caja toracica y generando una presion negativa intrapleural que hace quela mezcla gaseosa se desplace por la via aerea hasta los alveolos. Esto puede esquematizarse (figura 12-1) mediante una serie de eslabones que se extienden desde el cerebro hasta los alveolos. La alteración de uno de estos anillos puede originar una IRA.
En la tabla 12-1 se detallan las causas mas frecuentes que afectan cada anillo de la cadena.
a.Hipoxia hipoxemica.
1) disminución de la FiO2. ocurre cuando se respira a gran altura sobre el nivel del mar. La disminución de la FiO2 modifica en forma directa la PaO2.
2) hipoventilacion alveolar. Es la ventilación minuto que no puede mantener una PaCO2 normal para un determinado estado metabolico. Teniendo en cuenta la ecuación de los gases alveolares (que se describen en el aparato sobre metodología diagnostica), todo incremento en la PaCO2 se acompaña de una disminución de la presion alveolar de oxigeno (PAO2) y por tanto de la PaO2. Este mecanisms esta presente en pacientes con pulmones sanos que tienen alteraciones cerebrales, neuromusculares o esqueléticas, o depresión por sedantes o anestesicos.
3) alteración de la difusión. Se produce cuando hay capacidad para equilibrar los gases a ambos lados de la membrana alveolocapilar. Normalmente la sangre capilar equilibra la tensión de oxigeno alveolar en la tercera parte del tiempo en que esta expuesta para su intercambio. Para que se desarrolle hipoxemia por este mecanismo es necesario que exista una grosera alteración de la membrana alveolocapilar, como puede ocurrir en la fibrosis o en el edema pulmonar, y un acortamiento del tiempo de circulación (ejercicio, taquicardia).
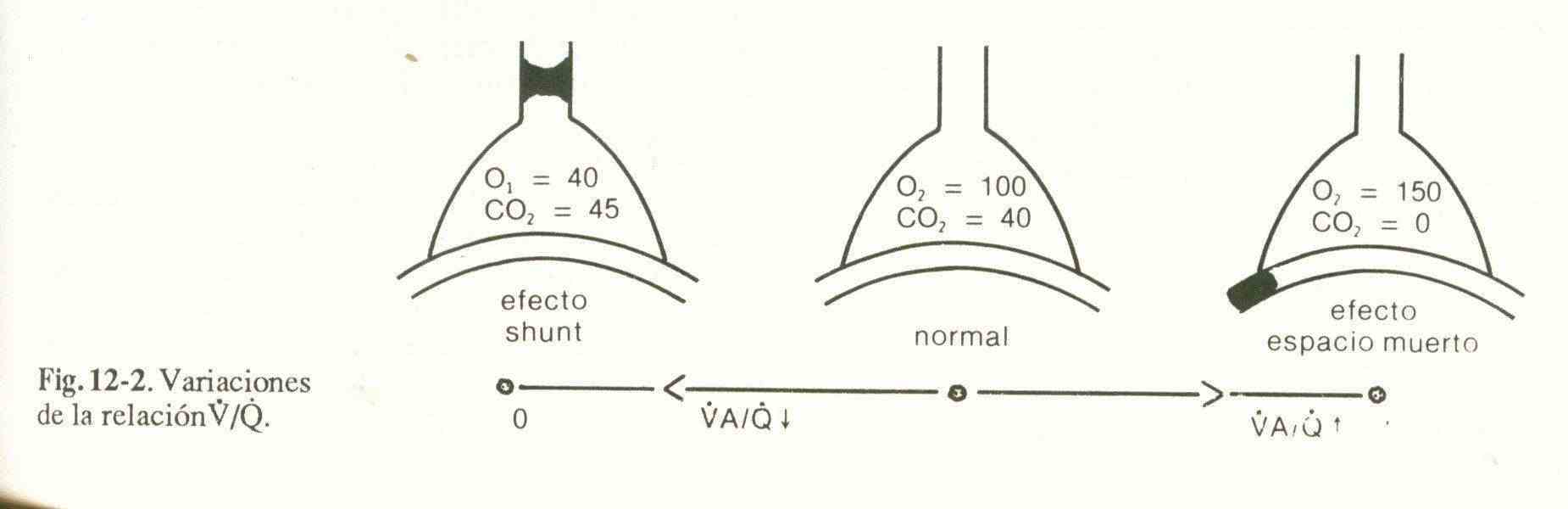
4) Desigualdad ventilación/ perfusion (V/Q). Para un eficaz intercambio de gases debe existir un determinado ajuste entre ventilación y perfusion. En la figura 12-2 se observan las variaciones posibles en esta relacion.
Las unidades bien ventiladas y no prefundidas solamente pueden ocasionar hipercapnia cuando esta comprometida una zona extensa del pulmon.
Las unidades que tienen buena relacion V/Q y las que no estan ventiladas ni prefundidas no general modificaciones de los gases en sangre arterial.
5) Cortocircuitos intrapulmonares (shunts). Son una forma extrema de irregularidad V/Q que se produce cuando hay unidades alveolares con buena perfusion pero sin ventilación (V/Q=0). La hipoxemia no es corregida con oxigenoterapia al 100%, lo cual lo diferencia de los otros desequilibrios entre V y Q.
Existe un cortocircuito anatomico constituido por las arterias bronquiales, cuya sangre llega a la aurícula izquierda a traves de ls venas pulmonares, y las arterias coronarias, que desembocan en el ventrículo izquierdo por asvenas de Thebesio.
El cortocircuito anatomico es inferior al 3% del volumen minuto cardiaco.
6) Disminución de la presion del oxigeno en la sangre venosa mixta (PvO2). La sangre que retorna al corazon tiene distintas presiones de oxigeno porque provienen de diferentes territorios vasculares que irrigan organos con variada actividad metabólica. Esta sangre es mezclada en la aurícula y el ventrículo derechos, de modo que es en la arteria pulmonar donde las muestras extraidas son representativas de la sangre venosa mixta.
Cuando cae el volumen minuto cardiacoo aumenta el metabolismo tisular, la PvO2 disminuye y, si no se logra equilibrar las presiones de oxigeno durante el intercambio alveolocapilar, la PaO2 tambien descendera. La hipoxemia es mas importante cuando mas baja es la PvO2, cuando esta asociada a irregularidades de la ventilación-perfusion y cuando menor sea el tiempo de intercambio alveolocapilar.
b) hipoxia circulatoria.
El aporte de oxigeno a los tejidos depende del volumen minuto cardiaco y del contenido de oxigeno en la sangre arterial. Una disminución brusca e importante del gasto cardiaco altera en forma directa el aporte de oxigeno a las celulas.
c) Hipoxia anemica.
El contenido arterial de oxigeno esta determinado por laconcentracion de hemoglobina (Hb), la capacidad de trasportar oxigeno (1,39 ml de O2/g de Hb) y el grado de saturación de la Hb.
La disminución de la concentración de a Hb por debajo de 8-9 g/dl puede provocar hipoxia, sobre todo si no se compensa con un aumento del volumen minuto cardiaco.
La afinidad de la Hb por el oxigeno depende del pH plasmático, la PaCO2, la concentración de 2-3- difosfoglicerato intraeritrocitario y la temperatura corporal. El descenso de pH y el aumento de los demas factores, desvia la curva de disociación de la Hb a la derecha, disminuyendo su afinidad por el oxigeno y favoreciendo la liberación de este hacia los tejidos. La situación inversa dificulta a oxigenacion periferica.
La intoxicación con monóxido de carbono produce desviación a la izquierda de la curva de disociación y caida del porcentaje de saturación de la Hb, deteriorando de este modo el aporte de oxigeno a los tejidos.
d) Hipoxia disoxica.
Disoxia es la utilización anomala del oxigeno por las celulas. En algunos trastornos metabolicos mitocondriales, en la intoxicación del cianuro y en el shock séptico la utilización del oxigeno es inadecuada aunque su aporte sea normal o aumentando.
| Tabla 12-1. Causas de insuficiencia respiratoria aguda | |
|
|
 Síntomas y signos
Síntomas y signos
Las manifestaciones clinicas de la IRA son muy variadas y esto se debe a la multiplicidad de causas que la originan.
Los primeros síntomas son desorientación, inquietud, irritabilidad y depresión de las funciones intelectuales. Los pacientes por lo general refieren disnea y se los puede observar taquipneicos, angustiados y con dificultad respiratoria. La cianosis de lapiel y mucosas suele estar presente denotando un aumento de la Hb reducida. Otros síntomas son taquicardia, vasoconstricción periferica, hipertensión arterial y por último bradicardia e hipotension.
Los hallazgos clinicos mas precoces asociados a una hipercapnia son cefalea pulsatil y confusión mental, y se deben a vasodilatacion y edema cerebral.
Otras manifestaciones son asterixis, mioclonias, vasodilatacion periferica, arritmias y sudoración profusa. A medida que el cuadro se agranda aparece hipertensión endocraneana, convulsiones, hipotension arterial, midriasis, depresión respiratoria y coma.
Metodología del estudio
Interrogatorio y examen fisico.
Los primeros síntomas de una IRA se deben a hipoxia cerebral, pero no son especificos porque pueden obdecer a lesiones toxicas o infecciones del SNC. No obstante, la anamnesis y el examen fisico permiten orientarse hacia el diagnostico de una IRA, que se confirmara con los estudios complementarios.
Estudios complementarios
La meta de estos examenes es encontrar un parámetro que mida el intercambio gaseoso a nivel tisular, porque la utilización del oxigeno puede ser buena con una PaO2 baja y mala con una PaO2 normal o alta.
a) acido láctico. La acidosis láctica es posiblemente la manifestación mas certera de la inadecuada oxigenacion tisular, aunque por lo general su presentación es muy tardia.
b) PvO2. hasta hace algunos años se consideraba a este parámetro como indicador de oxigenacion tisular. Actualmente se sugiere que un paciente con un PvO2 menor de 30 mm Hg (normal de 40-50 mm Hg) tiene una alta probabilidad de hallkarse en hipoxia, pero que sea normal o alta no siempre significa oxigenacion adecuada. Se suma a este hecho la dificultad de extraer sangre para su determinación por la necesidad de colocar un cateter en la arteria pulmonar.
c) Estado acido-base y gasometria. Para diagnosticar una IRA y evaluar su gravedad y respuesta a la oxigenoterapia, se utiliza el estado acido-base y la gasometria de sangre obtenida por puncion de una arteria periférica .
En la IRA hipoxemica (tipo I) se encuentra tambien disminución de la PaCO2 con aumento del pH (alcalosis respiratoria).
En la IRA tipo II, ademas de hiupoxemia hay aumento de la PaCO2 y disminución del pH (acidosis respiratoria).
d)diferencia alveolo-arterial de oxigeno (AaDO2). Valora la eficiencia del intercambio gaseosos. El calculo de la PAO2 se establece aplicando ecuación de los gases alveolares:
PAO2 = FIO x (PB-PH2O) - (PACO2 / R)
En donde FiO2= fraccion inspirada de O2(0,21 para aire ambiente); PB= presion barométrica (760 mmHg a nivel del mar); PH2O= presion de vapor de agua (47mm Hg), y R= cociente respiratorio (0,8).
La A-a DO2 se obtiene restando a laPAO2 la PaO2. aumenta cuando se producen trastornos en la transferencia de oxigeno; tiene la ventaja, con respecto a la medicion de los gases en sangre, de que es menos sensible a los cambios en la ventilación, y el incoveniente de que, en condiciones estables, los aumentos en la Fio2 producen una ampliación del gradiente.
Cuando el compromiso pulmonar es severo y es necesario utilizar una alta FiO2 para valorar la oxigenacion, se aconseja usar el cociente PaO2/FiO2; su valor normal es de 500, siendo un indice de gravedad cuando es inferior a 250; a su vez, el cociente PaO2/PAO2 (a/A), que normalmente es de 0,8, en la IRA es menor de 0,5.
Radiología. La radiografia de torax es un importante auxiliar del clinico. Puede aproximarse al diagnostico etiológico, y detectar complicaciones que se presentan durante el curso de la IRA y/o de su tratamiento.
Suele ser normal cuando al causa se encuentra en el SNC o en la placa neuromuscular, o presentar imágenes patológicas en caso de derrame pleural, fractura costales, cuerpos extraños en la via aerea, edema pulmonar, neumotorax, neumomediastino, neumonía, atelectasia o ascenso diafragmatico, o evidenciar enfermedades cardiopulmonares previas.
Otros métodos. Con diferentes resultados se han utilizado para el diagnostico o el seguimiento de los pacientes con IRA otros métodos como el de los electrodos intravasculares y la medicion trascutanea de los gases en sangre.
El perfeccionamiento del monitoreo de oxigeno con sensores insertados directamente en los tejidos, probablemente sea de gran utilidad en el futuro.