por Alberto J. Muniagurria e Eduardo Baravalle
O exame neurológico inclui:
-
Teste de motilidade
- Exame de motilidade e força
- Teste de tônus muscular
- Exame de trofismo
- Presença de movimentos normais
- Teste de coordenação muscular ou taxia
- Teste de reflexo
- Teste de sensibilidade
- Exame dos nervos cranianos
- Estudo da palavra e da linguagem
REVISÃO DA MOTILIDADE
A musculatura estriada, inervada pelo sistema nervoso da vida relacional, executa movimentos voluntários. Existem movimentos que não dependem da vontade, que estão associados a movimentos e movimentos automáticos e movimentos reflexos.
Para que um movimento seja executado normalmente, com toda a eficiência que isso implica, é necessário que ocorra uma contração e relaxamento adequados dos músculos agonista, sinergista, fixador e antagonista.
O exame da motilidade inclui o estudo dos circuitos neuronais da via piramidal, relacionados à atividade voluntária; da via extrapiramidal, ligada à atitude e postura; de reflexos; e também do cerebelo, que é o coordenador fundamental dos movimentos e do tônus.
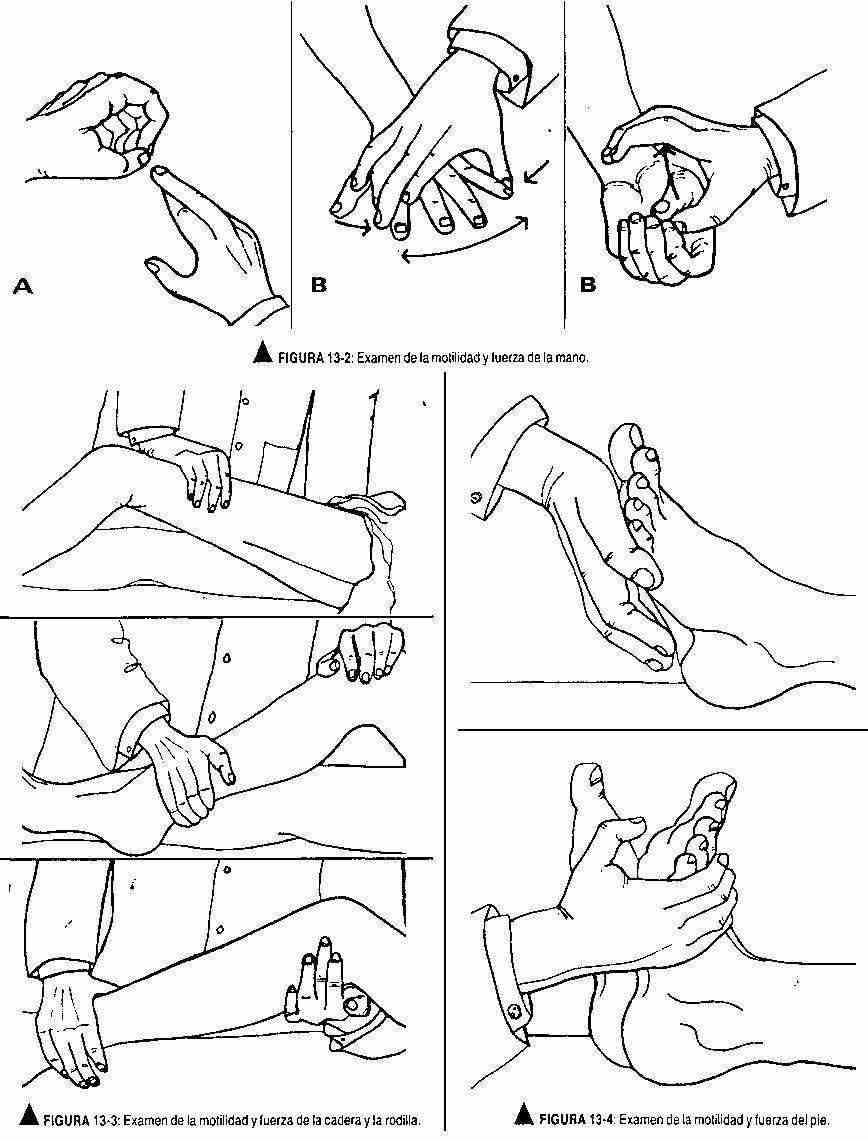
Exame de motilidade geral e força . Para estudar a motilidade geral, serão observados os movimentos que o paciente realiza espontaneamente ao entrar no consultório, ao apertar a mão, sentar, falar, tirar a roupa, levantar da cama, caminhar, etc.
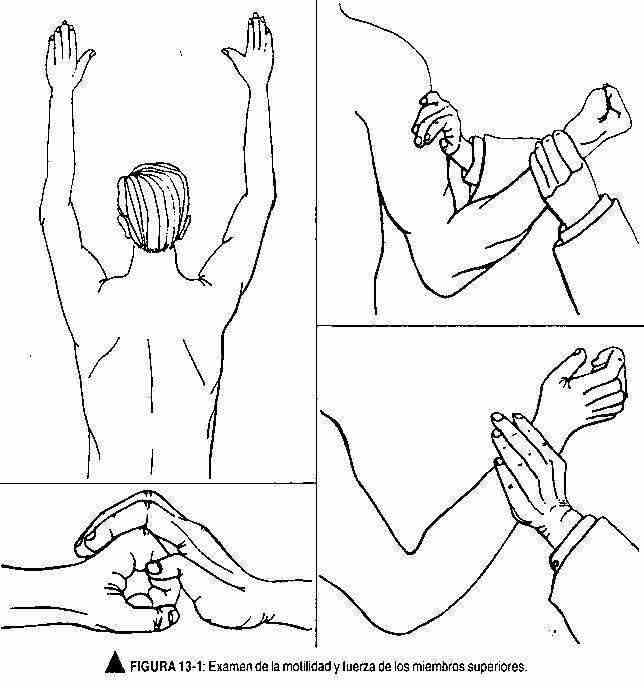
Para realizar um exame completo dos diferentes grupos musculares, o paciente recebe instruções para mobilizar cada grupo muscular. Assim, por exemplo, você será solicitado a inclinar o pescoço para a frente, para trás, em ambos os lados e olhar para trás, para avaliar a flexão, extensão, curvas laterais e rotações da coluna cervical. Sucessivamente todos os grupos musculares serão avaliados, lembrando os diferentes movimentos que são realizados em cada nível.
Uma vez que os movimentos foram examinados, a força desse movimento deve ser avaliada, que pode variar amplamente de acordo com a idade, sexo e o grau de treinamento muscular. Como este exame é realizado principalmente pela comparação do lado esquerdo com o direito do paciente, o hemisfério dominante também será levado em consideração ou se o lado direito ou esquerdo do paciente está sendo inspecionado. Essa manobra é realizada pedindo ao paciente para realizar movimentos contra uma resistência oposta. Assim, por exemplo, para avaliar a flexão e extensão do membro superior, será feita uma tentativa de superar a flexão e posteriormente será feita uma tentativa de flexionar o braço estendido (Figura 13-1). Uma manobra semelhante deve ser realizada para cada grupo muscular; por exemplo,
Quando houver suspeita de diminuição da motilidade e / ou força oculta pela compensação proporcionada pela visão para manter o equilíbrio entre os músculos, o paciente deve ser solicitado a flexionar os membros superiores a 90 °, com as palmas para cima, e fechar os olhos . O paciente deve ser capaz de manter esta posição (Figura 13-5). Essa mesma manobra deve ser realizada nos membros inferiores; o paciente, com os olhos fechados, em decúbito dorsal, deve ser capaz de manter os quadris fletidos a 45 ° com as pernas horizontais (figura 13-6), e na posição prona deve ser capaz de manter os joelhos flexionados (figura 13- 7).
Teste de tônus muscular. O tom é o estado de semicontração permanente exibido pelos músculos estriados, o que lhes dá uma consistência particular à palpação. É produzido por um reflexo monossináptico e segmentar, que é o reflexo de estiramento.
Pela palpação, avalia-se a consistência do músculo, que deve ser elástica no músculo normal. O paciente é solicitado a relaxar ou soltar, e o examinador agarra o antebraço do paciente com a mão esquerda e, com a mão direita, flexiona e estende o punho do paciente, avaliando o tônus muscular. Da mesma forma, fará o mesmo com a flexão e a extensão do cotovelo. Essas manobras serão repetidas do outro lado e uma avaliação comparativa será realizada.Será realizado nos membros inferiores avaliando a flexão do joelho e aproximando o calcanhar da região glútea; normalmente, o calcanhar não deve alcançar para tocá-lo.
Os estados de tensão nervosa podem produzir alterações do tônus muscular; é por isso que o paciente pode se distrair com uma conversa.
Outra manobra pode ser usada para avaliar o tônus muscular. Com o paciente relaxado, o examinador pega o antebraço do paciente, sacode-o sucessivamente e observa os movimentos da mão.
Exame de trofismo. O trofismo muscular depende do neurônio motor periférico e do estado circulatório. A normalidade da pele, cabelos e unhas e a ausência de lesões tróficas serão verificadas. Por sua vez, o volume das massas musculares e a normalidade das articulações devem ser avaliados.
Com a idade é possível observar alguma perda das massas musculares, e ao nível das mãos pode haver uma ligeira atrofia das eminências tenar e hipotenar e podem ser observados os tendões mais proeminentes do dorso da mão.
Presença de movimentos anormais. Há um tremor fisiológico de tão pequena amplitude (10 oscilações / seg) que passa despercebido. É detectado por meios eletrofisiológicos.
Exame da coordenação muscular ou taxia. Existem mecanismos que regulam a coordenação motora e que dão harmonia e regularidade aos movimentos. Essa coordenação é regulada pela sensação profunda, o labirinto e o cerebelo. A visão também ajuda a manter esse equilíbrio.
Existem várias manobras para explorar a coordenação muscular e a marcha.
O paciente é solicitado a caminhar pela sala, para ir e vir, observando os movimentos dos braços e pernas e os movimentos de balanço associados. Ele então andará em linha reta com passo calcanhar-dedo ou tandem (Figura 13-8, A).
Teste de Romberg . Com o paciente em pé, pés juntos e braços levantados ou próximos ao tronco, é solicitado que feche os olhos. Em condições normais, o paciente deve ser capaz de manter o equilíbrio e podem ser observadas oscilações mínimas. Impulsos mínimos para trás, para frente ou para os lados podem ocorrer e o paciente deve manter sua posição.
Ao examinar um sujeito relativamente saudável, ele pode ser solicitado a pular alternadamente em cada pé no mesmo lugar; a normalidade dessa manobra indica função motora intacta nos membros inferiores, função cerebelar normal e bom senso posicional (Figura 13-8, B).
Coordenação do braço. O paciente é solicitado a bater palmas com a mão direita sobre a esquerda, alternadamente com a palma e as costas. Mais tarde, ele fará a mesma manobra, mas ao contrário. Em seguida, é solicitado que você execute movimentos rápidos de pronação e supinação com os braços estendidos. Ele também é solicitado a tocar a ponta do nariz e a ponta do dedo indicador do observador com o dedo indicador; Essa manobra também será realizada com os olhos fechados. f O paciente será instruído a realizar movimentos opondo o polegar com todos os dedos.
Coordenação dos membros inferiores. Com o paciente deitado ou sentado, o paciente será instruído a tocar o joelho esquerdo com o calcanhar direito, descer a crista anterior da tíbia e retornar o membro inferior à sua posição original (Figura 13-9). Essa manobra deve ser realizada com os dois membros e também, a seguir, com os olhos fechados.
Teste de reflexo. Os reflexos são os atos mais simples do sistema nervoso central e são, por sua vez, uma manifestação fundamental.
A avaliação dos reflexos é realizada em ambos os meios corpos e é feita uma comparação entre os dois lados. Se a zona de estímulo for um osso ou tendão, o reflexo será osteotendinoso, e se a área estimulada for a pele ou mucosa, será denominado cutanemucosa.
Para obter um reflexo musculoesquelético, o paciente deve estar relaxado, com os membros na posição correspondente a cada reflexo, e estimular com o martelo de forma rápida e direta na área reflexa.
Os estímulos não ficarão muito próximos uns dos outros para evitar que atuem no período refratário.
O martelo será segurado com a mão, com o indicador e o polegar, para dar o golpe com mais precisão. A amplitude e rapidez da resposta e o relaxamento devem ser avaliados. Se houver dificuldade em obter um reflexo, será descartado que seja devido à tensão nervosa do paciente.
Para isso, existem manobras de distração, a saber: 1) perguntar sobre fatos precisos sobre sua vida ou sua família (datas de nascimento e / ou idades), e 2) que ele faça um esforço para fora com as mãos em gancho (figura 13-10 )
A resposta pode ser 4+, 3+, 2+, 1+ e 0. Uma resposta 4+ indica um reflexo muito rápido e hiperativo; geralmente indica doença e geralmente está associado a clônus; 3+ é mais rápido que o normal e não indica necessariamente doença; 2+ é normal; 1+ é diminuído abaixo do normal e em 0 não há resposta.
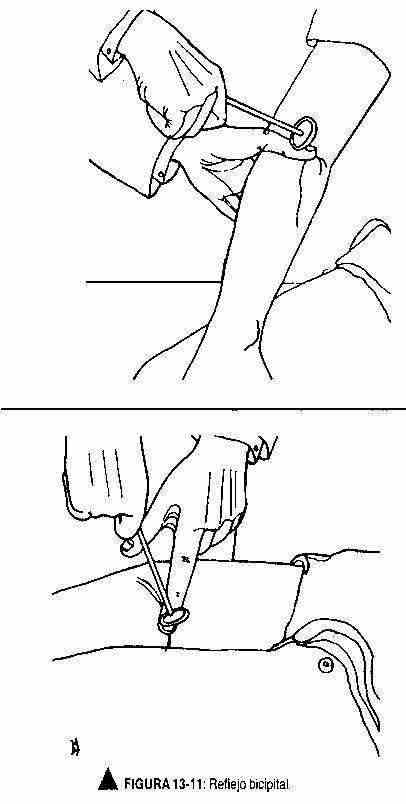
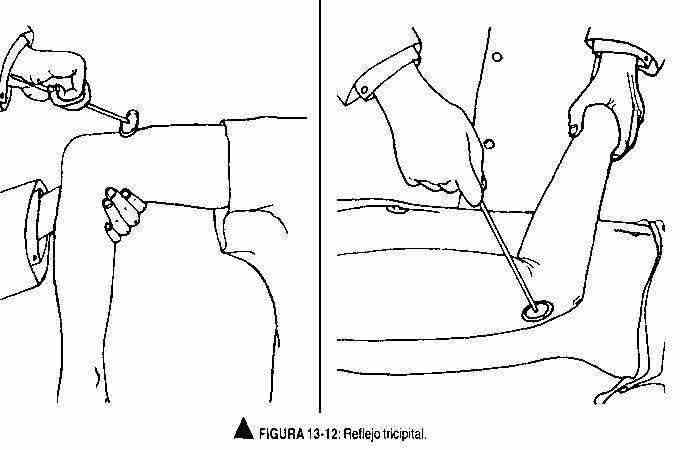
Reflexos osteotendinosos. Reflexo bicipital (C5-C6). O membro superior deve estar ligeiramente flexionado no cotovelo, com a superfície palmar voltada para baixo. O examinador colocará seu polegar ou dedo no tendão do bíceps e estimulará esse dedo com o martelo reflexo para flexão do antebraço, observando e sentindo a contração do bíceps (Figura 13-11).
Reflexo tricipital (C6-C7-C8). Com o cotovelo fletido e as palmas das mãos voltadas para baixo ou apoiado suavemente no peito, o tendão do tríceps é estimulado, acima do cotovelo. Observe uma contração que produz a extensão do cotovelo (Figura 13-12).
Supinador ou reflexo braquiorradial (C5-C6). Com o braço na mesma posição de obtenção do reflexo bicipital, ou apoiado na coxa com a palma da mão voltada para baixo, estimula-se o rádio, acima do punho. Observe a flexão e supinação do antebraço (Figura 13-13).
Reflexo do cubitopronador (C7-C8). Com o braço na mesma posição de obtenção do reflexo bicipital, a ulna é estimulada acima do punho. A extensão e pronação do antebraço devem ser observadas.
Reflexo patelar (L2-L3-L4). Também chamado de reflexo patelar, é obtido com o paciente sentado ou deitado; segurar o joelho pela fossa poplítea estimula o tendão patelar. Observe a contração do quadríceps com extensão da perna (Figura 13-14).
Reflexo de Aquiles (S1-S2). É obtida com a perna fletida na altura do joelho e dorsiflexionada no tornozelo, estimulando o tendão de Aquiles e observando a extensão do pé (Figura 13-15).
Reflexos cutâneos da mucosa . Os reflexos cutaneomucosos abdominais T8 a TIO acima do umbigo e T10-T12 abaixo dele, são obtidos estimulando ambos os lados do umbigo, com um abaixador de língua ou agulha, de fora para dentro, e observando a contração dos músculos abdominais, que são manifestado pelo desvio do umbigo em direção ao lado estimulado (Figura 13-16).
Esses reflexos estão ausentes na criança pequena, pois aparecem aos seis meses de vida.
O reflexo plantar (L4-L5-S1-S2) é obtido estimulando-se a planta do pé, com uma chave ou agulha, seguindo uma linha paralela à sua borda externa, do calcanhar ao primeiro dedo do pé. Deve ocorrer flexão de todos os dedos (Figura 13-17A). A dorsiflexão do primeiro dedo do pé e o abano do resto dos dedos (sinal de Babinski) são comumente observados em crianças de até 2 anos (Figura 13-17B). Sua presença posterior é sempre patológica.
O estiramento abrupto do tendão de Aquiles obtido por um impulso múltiplo e firme contra a face plantar do antepé, pode produzir pequenos movimentos de flexão e extensão do pé de rápida extinção. Quando essa resposta não se extingue, é chamada de clônus. Também pode ser obtido ao nível da patela por um alongamento acentuado do quadríceps acima do joelho.
A estimulação da área do queixo pode produzir um movimento de acariciar ou beijar. Essa resposta é normal em crianças, mas adquire valor patológico em adultos. A estimulação manual das palmas das mãos pode induzir a mão estimulada a tentar segurar a mão do explorador. Esse reflexo é chamado de "agarrar" e tem o mesmo significado que o reflexo de cheirar.
O reflexo cremaster é obtido estimulando a parte interna da coxa por compressão. Deve ocorrer a contração do músculo cremaster, com elevação do escroto (Figura 13-16).
O reflexo bulbocavernoso (S3-S4) é obtido estimulando-se a pele da glande com uma das mãos, enquanto com a outra a contração do músculo bulbocavernoso é sentida ao nível da porção bulbar da uretra.
O reflexo da córnea é descrito pelo exame do 5º nervo craniano.
TESTE DE SENSIBILIDADE
Em pacientes sem sintomas neurológicos, um exame avaliando a sensibilidade dolorosa e vibratória das mãos e pés, um exame comparativo da sensibilidade tátil dos braços e pernas e um breve exame de estereognosia serão suficientes. O exame detalhado da sensibilidade, que cansa o paciente e com o qual se obtêm resultados não reproduzíveis, deve ser bem planejado e destinado apenas a pacientes com sintomas do sistema nervoso ou alterações cutâneas.
Um cotonete, um alfinete e um diapasão apropriado são usados para este exame. O paciente receberá uma explicação adequada sobre os exames a serem realizados e será solicitado a fechar os olhos. As áreas simétricas serão avaliadas para comparação.
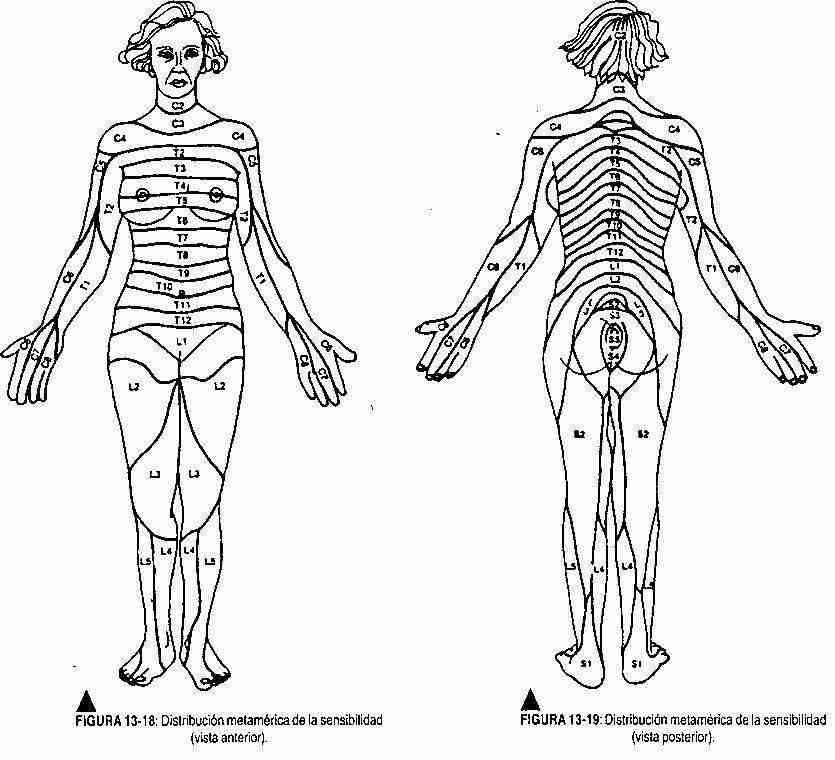
Exame de sensibilidade dolorosa e tátil. Alternativamente, com o cotonete ef com o pino, os diferentes dermátomos (Figuras 13-18 e 13-19) são examinados da cabeça aos pés e, em seguida, é feita uma avaliação comparativa entre os dois hemicorpos. O paciente, com os olhos fechados, deve responder cada vez que for tocado ou picado.
Exame de sensibilidade térmica. Com dois tubos, um cheio de água quente e outro de água fria, os diferentes dermátomos são estimulados. Este teste não é realizado rotineiramente, mas apenas quando há suspeita de alteração.
Teste de sensibilidade à vibração. O diapasão de 256 Hz é batido contra a mão para colocá-la em vibração e é sustentado pelas áreas a serem exploradas: as proeminências ósseas. Pergunte ao paciente o que ele sente; Se você não tiver certeza, será perguntado a que distância você sente as vibrações e isso será controlado com os dedos do observador. Geralmente é realizado nas extremidades ósseas dos dedos e dos maléolos.
Exame de sensibilidade posicional. Evitando o contato do dedão do pé com o dedo vizinho, o polegar e o indicador da mão do observador mobilizam o dedão do paciente. Você será perguntado em qual posição seu dedo está.
Teste de estereognosia. Um objeto facilmente reconhecível (por exemplo, moeda, chave, etc.) é colocado na mão do paciente e solicitado a identificá-lo. Da mesma forma, números podem ser desenhados na pele do paciente para que possam ser reconhecidos. Ele também é solicitado a discriminar entre dois pontos próximos quando as pontas dos dedos são estimuladas, tentando encontrar a menor distância possível na qual ele identifica os dois pontos como diferentes. Em condições normais, essa distância é de 2-3 mm. Além disso, o paciente deve ser capaz de apontar ou localizar com o dedo o ponto onde o estímulo ocorreu. Quando dois locais diferentes são estimulados, você deve ser capaz de discriminar os locais estimulados.Pode-se dizer que o paciente que realiza esses três últimos testes corretamente tem um córtex sensorial normal.
Deve-se levar em consideração que com o uso de agulhas e alfinetes é possível transmitir o vírus da hepatite. Portanto, o histórico de hepatopatia ou o aparecimento de sangue com estimulação torna necessário o descarte das agulhas utilizadas.
EXAME DOS PARES DE CRANIANOS
O exame dos nervos cranianos, isto é, dos nervos que inervam as estruturas da cabeça, é separado do exame dos nervos que surgem da medula espinhal. Eles podem ser estudados sistematicamente do par I ao par XII.
Par I ou nervo olfatório. O exame do nervo olfatório é feito por meio da capacidade de identificar odores. Cada narina é avaliada separadamente com substâncias não irritantes, como café e tabaco. A narina é ocluída e com os olhos fechados é feita para cheirar um certo aroma. Posteriormente, o mesmo teste é realizado com a outra narina.
Par II ou nervo óptico. O exame desse nervo inclui avaliação da acuidade visual, campo visual, fundo de olho e visão de cores.
Acuidade visual. É o meio de avaliar a função da mácula. É feito em cada olho separadamente, com diferentes escalas de letras de tamanhos diferentes. O paciente deve ser posicionado a 6 m das escalas graduadas e, com um olho coberto, deve ler a menor linha possível com o outro. A acuidade visual é expressa em uma fração, por exemplo 20/30, onde 20 é a distância na qual o paciente identifica as letras na escala e 30 é a distância na qual o olho normal as vê.
Campos visuais. É um método de avaliação da visão periférica. Quando houver suspeita de alteração do campo visual, será solicitada campimetria.
De forma rápida, ao lado do leito do paciente, o paciente e o médico ficarão sentados frente a frente, com os olhos na mesma altura e com uma separação de 55 cm. O paciente é solicitado a cobrir o olho direito com a mão direita, enquanto o médico cobre o olho esquerdo com a mão esquerda. O dedo indicador direito do examinador é colocado em locais diferentes no campo visual. Cada vez que o médico vê, também deve ser visto pelo paciente (Figura 13-20). Para avaliar o olho esquerdo, uma manobra idêntica é realizada.
Fundo do olho. A inspeção do fundo de olho é realizada com o oftalmoscópio, em sala às escuras e geralmente com a pupila do paciente não dilatada.
Em situações especiais, quando um exame mais detalhado é necessário, a pupila pode ser dilatada com um medicamento midriático; o paciente deve olhar para longe, tentando não mover os olhos.
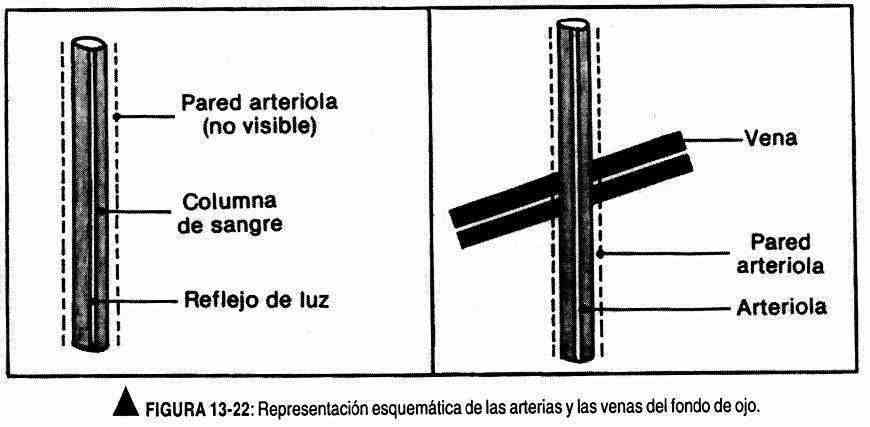
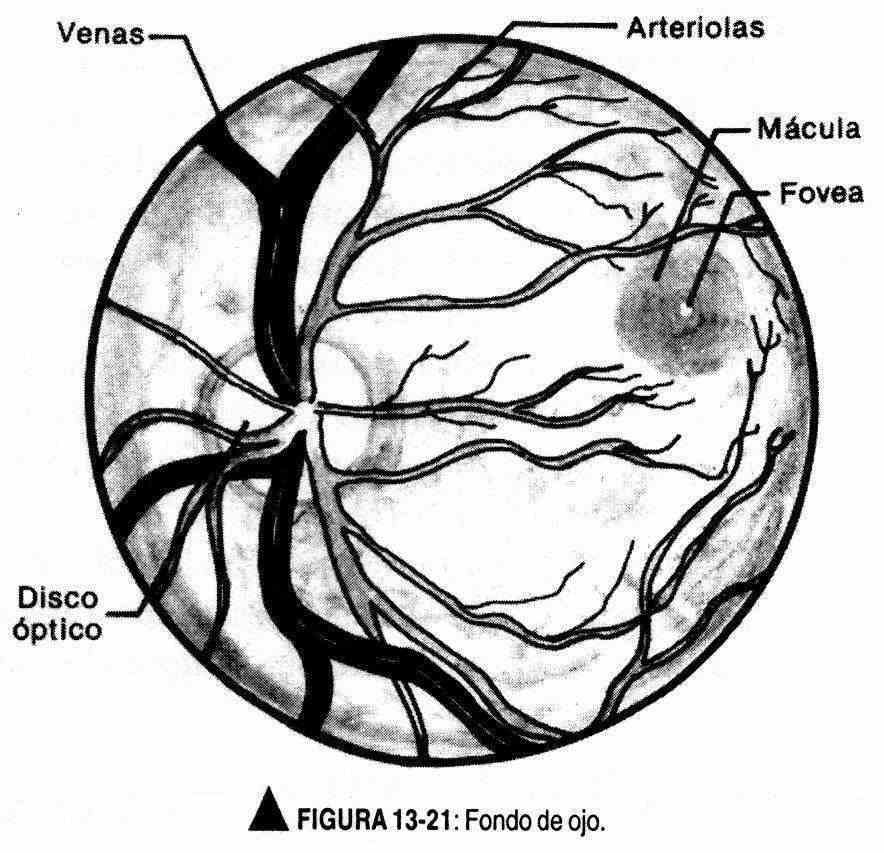
O olho direito é examinado com o oftalmoscópio na mão direita e o olho esquerdo com a mão esquerda. É aconselhável que o paciente mantenha os olhos abertos; Ao começar a olhar pelo oftalmoscópio, o médico deve ser guiado pelo reflexo vermelho até que uma boa observação seja feita (Figura 13-21). Para localizar o disco da papila, siga o trajeto dos vasos; Conforme as veias se aproximam da papila, elas aumentam de tamanho. O disco apresenta uma estrutura oval ou arredondada, de cor amarela cremosa. Neste momento, as dioptrias do oftalmoscópio devem ser ajustadas para observar claramente as estruturas do fundo. Normalmente, a borda nasal da papila pode ser obliterada; da mesma forma, suas bordas podem apresentar pigmentação esbranquiçada ou acastanhada. Nas veias que emergem do disco é possível observar pulsações. As arteríolas e veias devem ser identificadas. As arteríolas são vermelhas brilhantes e lisas, dois terços ou três quartos do diâmetro das veias e têm um reflexo brilhante na luz. As veias são de cor vermelha escura e não refletem a luz. Os vasos devem ser seguidos em seu trajeto até a periferia para observação das junções arteriovenosas (Figura 13-22). A mácula é difícil de ver sem dilatar a pupila e aparece como uma área avascular maior que a papila e dois discos distantes do disco óptico. Se você deseja avaliar a presença de opacidades no nível das lentes ou do humor vítreo, as dioptrias do oftalmoscópio devem ser alteradas para +10 ou +12 para focar na área mais anterior do olho.
Visão das baterias. É realizado com uma amostra de lã de diferentes tonalidades, solicitando ao paciente que indique os tons de verde, azul, vermelho, etc.
Pares III, IV e VI (motor ocular comum, motor ocular patético e motor externo). Para avaliar esses pares oculomotores, deve-se observar o tamanho e a forma das pupilas, e buscar o reflexo fotomotor, o reflexo de acomodação e o reflexo consensual. Os movimentos dos globos oculares em todos os seis planos também serão examinados.
Em relação às pupilas, deve-se observar sua forma circular, sua localização central, seu tamanho (que varia de 2 a 5 mm) e sua igualdade.
A resposta à luz é investigada com o paciente olhando para a distância. Com uma luz direcionada ao olho estimulado, deve-se observar a resposta constritiva da íris (reflexo fotomotor) e a mesma resposta do outro olho não estimulado (reflexo consensual). O reflexo fotomotor ocorre devido à resposta pupilar à luz. O feixe de luz, ao estimular a retina, viaja pelo nervo óptico até o mesencéfalo, onde faz sinapses com o núcleo de Edinger e Westphal ou núcleo fotomotor. A partir daí, através do III par ou nervo motor ocular comum, atinge os músculos da íris, fazendo com que a pupila se contraia.Ao estimular a retina direita, as fibras do lado nasal da retina são transportadas para o quiasma óptico esquerdo, para o mesencéfalo, tendo conexões idênticas;
O reflexo de acomodação é buscado com o paciente olhando à distância e pedindo-lhe que olhe para o dedo do examinador que está se aproximando de 7 a 10 cm da ponte nasal. Deve-se observar uma contração pupilar e convergência dos globos oculares causada pelos músculos oculomotores. No reflexo de acomodação, ocorrem três movimentos: 1) contração pupilar, 2) convergência e 3) espessamento das lentes devido ao relaxamento dos músculos intrínsecos do olho. Este último movimento não é visto. As vias sensoriais desse reflexo são semelhantes às da visão, indo da retina ao córtex occipital e daí ao mesencéfalo, alcançando o globo ocular pelo motor ocular externo.
O núcleo fotomotor é um núcleo parassimpático. As fibras simpáticas originam-se no nível cervical e alcançam o olho através do plexo pericarotídeo que segue a carótida interna e seus ramos oculares. Essas fibras simpáticas causam a dilatação da pupila e a elevação da pálpebra superior.
O exame da motilidade ocular é realizado seguindo o dedo do examinador, sem movimento da cabeça, que se move na horizontal, depois na vertical e depois na diagonal (para a direita, para a direita e para cima, para a direita e para baixo, esquerda, esquerda e para cima e para a esquerda e para baixo). Deve-se observar o movimento pendular ou conjugado de ambos os olhos, atentando-se para o aparecimento de incoordenação ou fadiga muscular. No olhar lateral extremo, podem aparecer pequenos espasmos de nistagmo, que se desgastam rapidamente. Esse fenômeno é normal.
Em condições normais, a pálpebra superior cobre a íris e, em movimentos de cima para baixo, a esclera supracorneal não deve ser observada.
O movimento coordenado dos olhos é realizado pela ação conjunta de seis músculos: reto superior, reto inferior, reto externo, reto interno, oblíquo maior e oblíquo menor. CN VI inerva o reto externo; o par IV para o oblíquo maior; e todos os outros músculos extrínsecos são inervados pelo sexto par ou motor ocular comum. Esse nervo também inerva o elevador da pálpebra superior e, como já mencionado, fornece inervação parassimpática à pupila.
Par V ou nervo trigêmeo. O quinto nervo craniano é um nervo motor e sensorial. Inerva os músculos da mastigação e dá sensibilidade aos dois terços frontais da língua e ao rosto. Para estudar a motilidade dos músculos da mastigação, o paciente é solicitado a fechar bem a boca e os músculos temporal e masseter são palpados.
A parte sensível é avaliada no território de seus três ramos: oftálmica, maxilar superior e maxilar inferior. A sensibilidade ao toque e à dor são avaliadas com um cotonete e um alfinete, realizando também uma avaliação comparativa entre as duas meias faces.
Reflexo de chifre. Eles são obtidos estimulando a córnea do paciente com um cotonete. Obtenha a oclusão da fissura palpebral. Esse reflexo é realizado pelos pares V e VII, através do orbicular do olho (Figura 13-23).
R masseteric eflejo. Com a boca entreaberta, golpeie o índice do observador colocado f no queixo do paciente. Observe a oclusão da boca. Este reflexo é trigêmeo-trigeminal.
Par VII ou nervo facial. Esse nervo motor inerva os músculos faciais e também fornece inervação gustativa para os dois terços anteriores da língua por meio de um de seus ramos, a corda do tímpano.
O exame de motilidade é realizado observando a contração e simetria do músculo occipitofrontal, fechando os olhos e tentando abri-los, mostrando os dentes, sorrindo, inflando as bochechas. O examinador deve procurar assimetrias e fraqueza muscular.
A parte sensorial não costuma ser explorada, o que só é realizado em determinadas situações.
Par VIII ou nervo auditivo. O nervo auditivo possui dois ramos: o ramo coclear ou auditivo e o ramo vestibular em relação ao equilíbrio.
Ramo coclear. De forma grosseira é investigada com o tique-taque do relógio ou com o barulho das unhas ou o roçar dos dedos do explorador. É realizado primeiro em um ouvido e depois no outro. Em caso de certas anomalias, o paciente será instruído a realizar uma audiometria.
Teste de lateralização ou teste Weber. Um diapasão vibratório é colocado no meio da testa ou na sutura interparietal, e o paciente é questionado onde as vibrações são sentidas. Em condições normais as vibrações não devem ser lateralizadas; eles devem ser sentidos no meio ou em ambas as orelhas.
Teste de comparação entre via aérea e via óssea ou teste de Rinne. O diapasão vibratório é colocado no processo mastóide e, quando o paciente deixa de percebê-lo, é colocado rapidamente próximo à orelha. Em condições normais, a via aérea conduz por mais tempo do que a rota óssea. O paciente deve ouvir a vibração no ouvido após ter parado de ouvir na mastoide.
Ramo vestibular. Para explorar o ramo vestibular, avalia-se a presença de nistagmo espontâneo e provocado, o teste de Romberg e os testes de coordenação estática (testes de Rademaker) e dinâmicos (dedo-nariz) e de marcha. Apenas o nistagmo será descrito nesta seção. Os outros testes são descritos em outras seções.
O nistagmo é um movimento oscilante, trêmulo, rítmico, bilateral e simétrico que pode ocorrer no olhar lateral extremo. Tem duas fases de movimento, uma rápida e outra lenta, e destas é a fase rápida que lhe dá direção; por exemplo, se a fase rápida estiver à direita, o nistagmo será um nistagmo à direita. O nistagmo pode ser visto no olhar vertical extremo ou no olhar horizontal extremo. Este movimento rítmico pode ocorrer em um indivíduo normal, mas neste caso é uma extinção muito precoce.
O nistagmo pode ser induzido por movimentos rotatórios ou por métodos calóricos ou galvânicos: aparece quando um labirinto é estimulado, com a fase rápida direcionada para o labirinto irritado.
Para estudá-lo com o movimento giratório, o paciente é colocado em uma cadeira que possui um movimento giratório, é feito girar e é parado abruptamente. No sujeito normal, pode-se observar um nistagmo com sua fase rápida direcionada no sentido oposto ao da rotação, que deve se esgotar após 40 segundos. A ausência de nistagmo é anormal.
Para a obtenção do nistagmo por métodos calóricos, água a 44 ° C é introduzida no conduto auditivo externo. Em condições normais, deve-se observar nistagmo com fase rápida em direção ao ouvido estimulado. Com água fria (28 ° C) o nistagmo é direcionado para o lado não estimulado.
O teste galvânico é realizado estimulando os processos da mastoide com corrente galvânica, de 2 a 5 miliamperes. Um nistagmo direcionado ao pólo negativo geralmente aparece.
O nistagmo anormal é um distúrbio da postura dos olhos. É causada por doenças do labirinto, cerebelo, toxicidade de drogas ou irritabilidade da coluna cervical devido à osteoartrite. Quando as duas fases do nistagmo são iguais, é denominado nistagmo pendular. Também há nistagmo rotatório.
Pares IX e X (glossofaríngeo e vago). O IX nervo craniano (glossofaríngeo) é um nervo sensorial e motor. Ele carrega a sensibilidade e o paladar da parte posterior da língua e a sensibilidade da orofaringe. Além disso, proporciona motilidade aos músculos da orofaringe.
Deve-se pedir ao paciente que diga "A" e observe como o palato mole sobe, em movimento simétrico; O paladar no dorso da língua também será avaliado. Com um toque suave no nível da orofaringe, o reflexo de vômito deve ser produzido. A exploração desse nervo craniano inclui a avaliação das características da voz.
O par X ou nervo vago inerva a faringe e a laringe e carrega a inervação parassimpática para os pulmões, coração e trato digestivo.
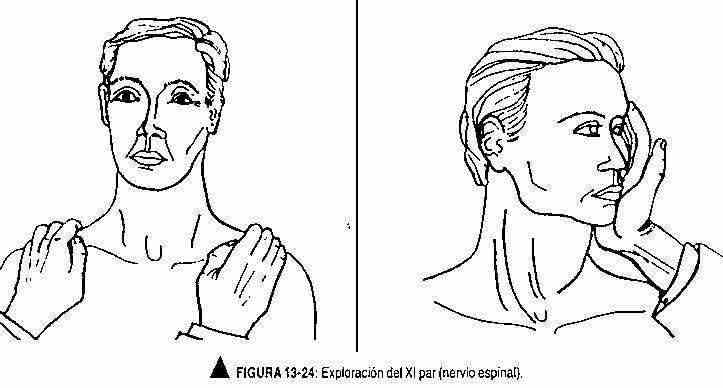
Par XI ou espinhal. O nervo espinhal é um nervo motor. Ele governa a motilidade dos músculos trapézio e esternocleidomastóideo. Sua exploração inclui a avaliação do estado trófico de ambos os músculos e a presença ou ausência de fasciculações nesse nível. O paciente deve ser solicitado a levantar os ombros para a frente para explorar o músculo trapézio. Para examinar o músculo esternocleidomastóideo, o paciente é solicitado a girar o pescoço contra a resistência (Figura 13-24).
Par XII ou hipoglosso. O nervo hipoglosso inerva os músculos da língua. O paciente é solicitado a trazer a língua para frente, para cima e para os lados. Além disso, ele é solicitado a empurrar as bochechas com a ponta da língua, avaliando assim a força dos músculos da língua; A presença ou ausência de fasciculações também deve ser observada.
ESTUDO DA PALAVRA E LINGUAGEM
O estudo da fala e da linguagem é descrito na seção: "Estudos da função intelectual", no capítulo correspondente.