por Alberto J. Muniagurria e Eduardo Baravalle
GENITALIA MASCULINA EXTERNA
O exame da genitália externa masculina pode causar ansiedade no paciente, assim como nas alunas e até em alguns alunos do sexo masculino. Essa ansiedade é uma reação normal; às vezes o paciente pode ter uma ereção, e nessas circunstâncias o médico deve terminar o exame sem dar importância ao fato. Em outras ocasiões, o paciente masculino pode se recusar a ser examinado por uma mulher; da mesma forma, uma mulher pode se recusar a fazer seu exame pélvico por um homem; Em ambos os casos, a vontade e os direitos do paciente devem ser respeitados, solicitando a ajuda de um colega.
A ordem a seguir para o exame da genitália externa é:
- Inspeção externa do cabelo, pênis e escroto.
- Palpação de nódulos regionais, pênis, testículos, epidídimo e cordão espermático.
- Controle do estado dos orifícios herniários.
- Exame retal, para avaliar o tônus do esfíncter anal, a bolha retal, a próstata e a presença de sangue oculto na matéria fecal.
O exame genital é feito com a paciente deitada e depois em pé, para verificar se há hérnias e a presença de uma varicocele. São utilizadas luvas de borracha, caso contrário, a higiene manual antes e após o exame é um bom hábito.
Inspeção. Palpação
O desenvolvimento sexual deve ser avaliado, observando as características dos pelos púbicos e genitais.
Pênis. No pênis são observadas as características da pele, sua forma e tamanho. O paciente é solicitado a retrair o prepúcio; em caso de falta de higiene, um material cremoso, branco-amarelado, denominado smegma, será observado no sulco balanopreputial. A glande deve ser comprimida para produzir a abertura do orifício uretral, de onde nenhuma secreção deve fluir.
Escroto. A cor e a textura da pele escrotal devem ser inspecionadas, e os testículos e o epidídimo também devem ser palpados com o polegar, o indicador e o dedo médio. A forma, tamanho, superfície e consistência serão levados em consideração; é normal que essa palpação produza dor visceral.
Os cordões espermáticos também serão palpados. Para confirmar a normalidade dos testículos, pode-se usar a transiluminação, para a qual, em ambiente escuro, um poderoso feixe de luz é direcionado através do escroto. Em condições normais, o conteúdo permite a transiluminação.
O paciente é solicitado a realizar manobras de Valsalva e os orifícios herniários são palpados. Sem saliências ou palpação das vísceras abdominais no triângulo da fraqueza inguinal, no orifício superficial do canal inguinal ou no orifício crural.
 Para palpar a abertura superficial do canal inguinal, o dedo indicador do examinador é inserido no escroto e, puxando a pele com o dedo, palpa o orifício externo do canal inguinal, identificando o cordão espermático, o tamanho e o perímetro do anel superficial e a área do triângulo de Hesselbach (Figura 11-1).
Para palpar a abertura superficial do canal inguinal, o dedo indicador do examinador é inserido no escroto e, puxando a pele com o dedo, palpa o orifício externo do canal inguinal, identificando o cordão espermático, o tamanho e o perímetro do anel superficial e a área do triângulo de Hesselbach (Figura 11-1).
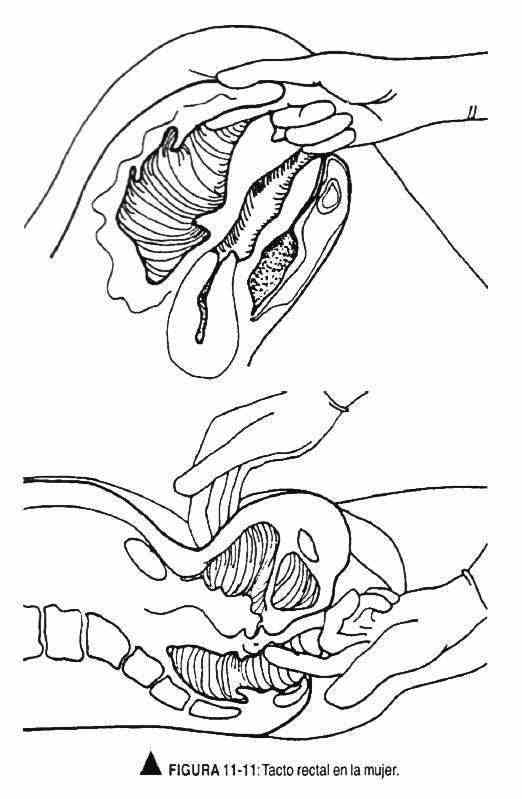
Exame retal É uma manobra de extrema utilidade pelas informações que fornece, e nunca deve ser omitida no exame físico de homens com mais de 40 anos. Assim como no exame genital, a atitude profissional do médico é muito importante neste exame; O objetivo da manobra deve ser explicado ao paciente e, desta forma, ele sentirá apenas um leve desconforto.
Para a realização do toque retal, o paciente deve assumir as seguintes posições: a posição preferida pela maioria dos examinadores, principalmente em idosos ou idosos, é o decúbito lateral esquerdo, com a perna esquerda parcialmente fletida e a direita francamente fletida, a esquerda braço cruzado sob o peito e o braço direito pendurado sobre a mesa (Figura 11-2). Outra posição que pode ser útil é a posição joelho-ombro, em que o paciente repousa ambos os joelhos separadamente na mesa de exame e o ombro esquerdo, com o braço esquerdo por baixo, também se apoia no explorador de mesa; os tornozelos e pés estendem-se para fora da mesa (Figura 11-3).
Também pode ser realizado com o paciente em pé. Na beira da cama ou maca, o paciente, em pé, apoia as mãos ou cotovelos na cama (Figura 11-4). A região deve ser bem iluminada para visualizar adequadamente a região anal. Em condições normais, a pele perianal é mais pigmentada.
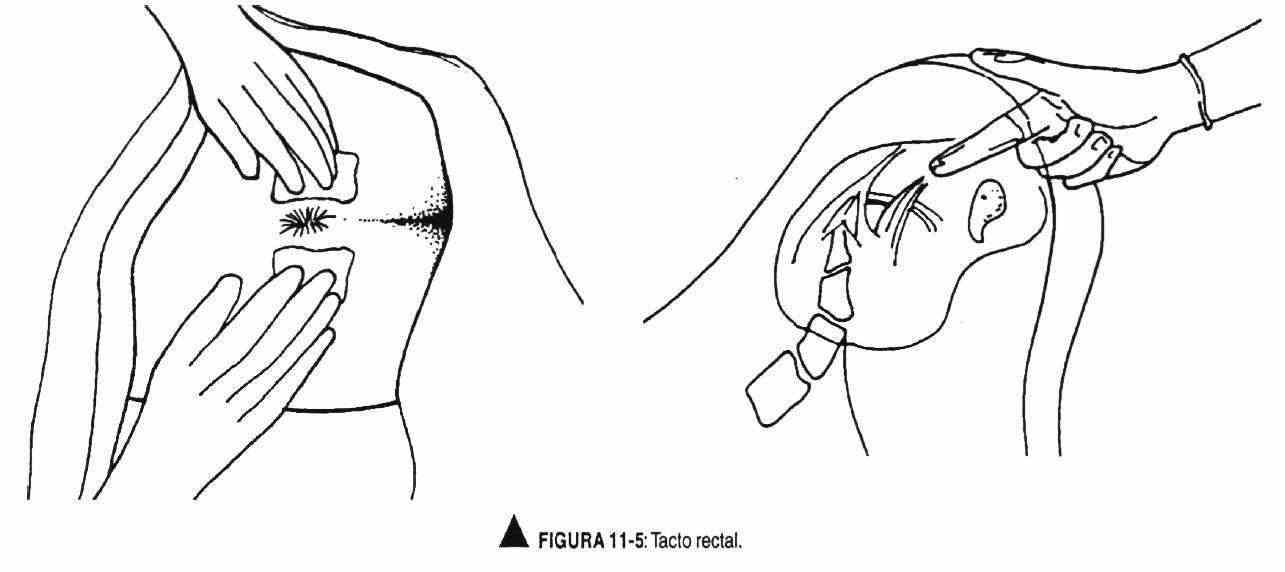
O examinador, com a mão direita enluvada, insere o dedo indicador lubrificado através do esfíncter anal, enquanto a mão esquerda separa a nádega. O esfíncter anal se fecha ao redor do dedo explorador e começa palpando as faces lateral e posterior do reto, que deve ter uma superfície lisa e pode conter matéria fecal (Figura 11-5).
Em seguida, a parede anterior do reto é palpada para avaliar as características da próstata, sua forma, lobos e sulco mediano, tamanho, limites, superfície, consistência e sensibilidade, levando em consideração que sua palpação pode despertar o desejo de urinar. O dedo do examinador deve ser retirado suavemente, observando os restos do material para verificar a presença de sangue nas fezes. O paciente recebe gaze para remover o excesso de vaselina.
GENITAIS FEMININOS
 O exame da genitália externa feminina pode causar ansiedade em alguns pacientes; essa ansiedade é uma reação normal, que o examinador deve compreender e conduzir o exame com atitude profissional. As manobras a serem realizadas serão sempre explicadas. Cada novo movimento deve ser anunciado com antecedência. Isso prepara o paciente para as diferentes situações que acompanham as diferentes etapas do exame. Desta forma, poderá perceber que as manobras são realizadas em conformidade.
O exame da genitália externa feminina pode causar ansiedade em alguns pacientes; essa ansiedade é uma reação normal, que o examinador deve compreender e conduzir o exame com atitude profissional. As manobras a serem realizadas serão sempre explicadas. Cada novo movimento deve ser anunciado com antecedência. Isso prepara o paciente para as diferentes situações que acompanham as diferentes etapas do exame. Desta forma, poderá perceber que as manobras são realizadas em conformidade.
Todos os internistas, cirurgiões, ginecologistas e pediatras devem realizar exames pélvicos em seus pacientes.
O médico deve dirigir-se ao paciente pelo nome, evitando termos adicionais como "avó", "mãe", "querida", "pichona" e evitando termos com conotação sexual.
 Assim, o termo examinar deve ser usado em vez de sentir, tocar ou apalpar; diga "deixe seus joelhos caírem para os lados" em vez de "abra as pernas"; e "inserir" em vez de "inserir".
Assim, o termo examinar deve ser usado em vez de sentir, tocar ou apalpar; diga "deixe seus joelhos caírem para os lados" em vez de "abra as pernas"; e "inserir" em vez de "inserir".
A oportunidade também será aproveitada para educar a paciente usando termos leigos e técnicos, tentando avaliar seu nível de conhecimento para se adequar. Se decidir mostrar o espéculo, você deve explicar como funciona; caso contrário, seu uso pode ser mal interpretado e criar medo nesta parte do exame. É preciso aceitar e reconhecer as próprias limitações e como elas podem afetar a relação com o paciente. Você também deve tentar não fazer suposições sobre seu grau e tipo de atividade sexual. Essa atitude do médico pode fazer com que a paciente questione suas dúvidas. Os pacientes costumam ir ao médico em busca de respostas permissivas.É importante ter cuidado, ter uma atitude não ambivalente e não estimular a paciente além de sua responsabilidade, apoiando-a com suas emoções.
A ordem a ser seguida para o exame da genitália externa feminina é:
- Exame dos pelos pubianos
- Inspeção e palpação da vulva
- Exame no espéculo. Papanicolaou
- exame vaginal
O paciente deve ficar em decúbito dorsal, com as pernas afastadas e apoiadas nos estribos correspondentes, com as nádegas alguns centímetros fora da mesa. É necessário que a paciente esteja devidamente coberta e que tenha previamente esvaziado a bexiga. Idealmente, você deve usar um vestido sem costas.
Antes de colocar o paciente na posição adequada, deve-se verificar se o material necessário está disponível. A fonte de luz e a bancada de apoio ao pé devem estar localizadas no local correspondente. As mãos do explorador e o espéculo estarão em uma temperatura adequada.
O espéculo é um instrumento que serve para abrir a vagina, normalmente fechada, para visualizá-la e também para ver o colo do útero. Espéculos podem ser metálicos ou plásticos; Este último, ao ser aberto, produz um som metálico que pode assustar os pacientes que não forem avisados.
Existem diferentes tamanhos de espéculos, e o correto deve ser escolhido para cada paciente. As luvas serão descartáveis. Na mão que é inserida na vagina deve-se usar pelo menos uma luva, tomando cuidado para não tocar na fonte de luz ou matéria fecal para evitar contaminação.
Nesse ponto, o paciente deve ser solicitado a abaixar os joelhos para os dois lados.
Para evitar se assustar, é um bom hábito avisá-la quando você vai tocá-la e comece fazendo isso em uma área fora da área genital. Deve-se ter cuidado também com o vocabulário utilizado, evitando o uso de palavras como longo, pequeno, etc.
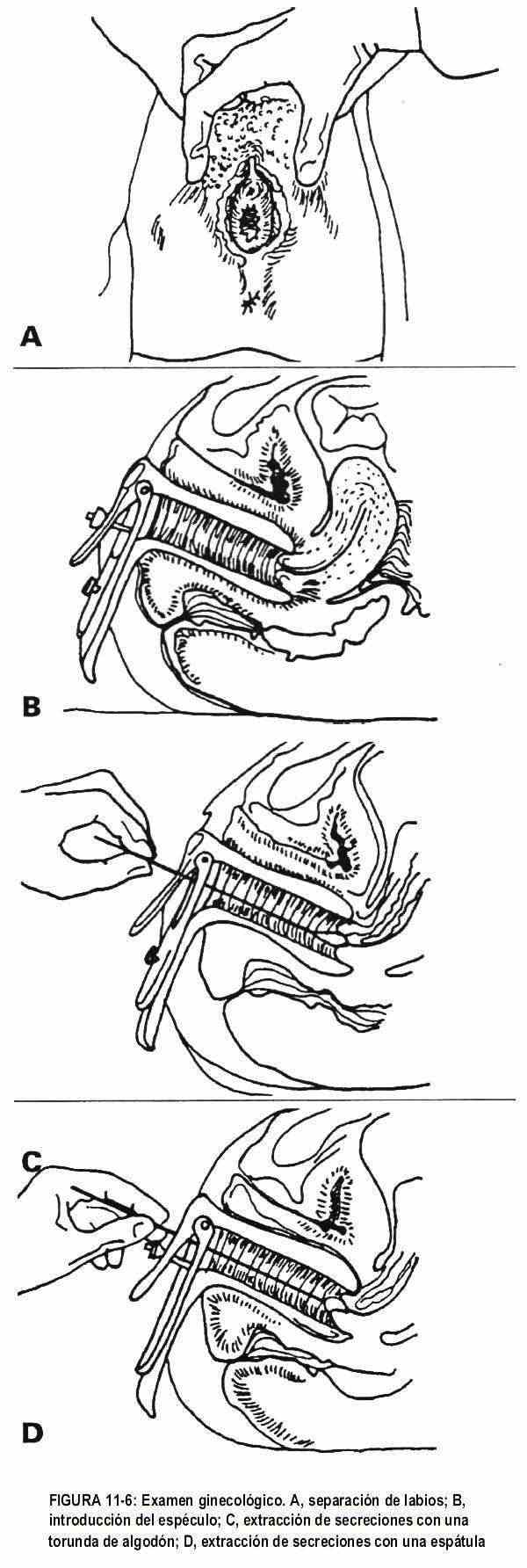
Em adolescentes sem atividade sexual, essas manobras não são realizadas e apenas os pelos pubianos são avaliados. Os pêlos pubianos devem ter formato triangular com base superior, variando de acordo com o desenvolvimento sexual do paciente. Posteriormente, os lábios maiores e menores serão inspecionados e palpados, observando-se a presença ou não do hímen. Os pequenos lábios são separados e o vestíbulo é visualizado (Figura 11-6), observando-se o intróito e também o meato uretral. Para estudar as glândulas de Skene, os pequenos lábios são apertados às 11 e 1 horas (considerando a área da vulva incluída em um mostrador de relógio) a fim de avaliar a presença de secreção. O suporte da parede vaginal deve ser examinado;Para isso, o paciente é solicitado a realizar uma manobra de Valsalva positiva,
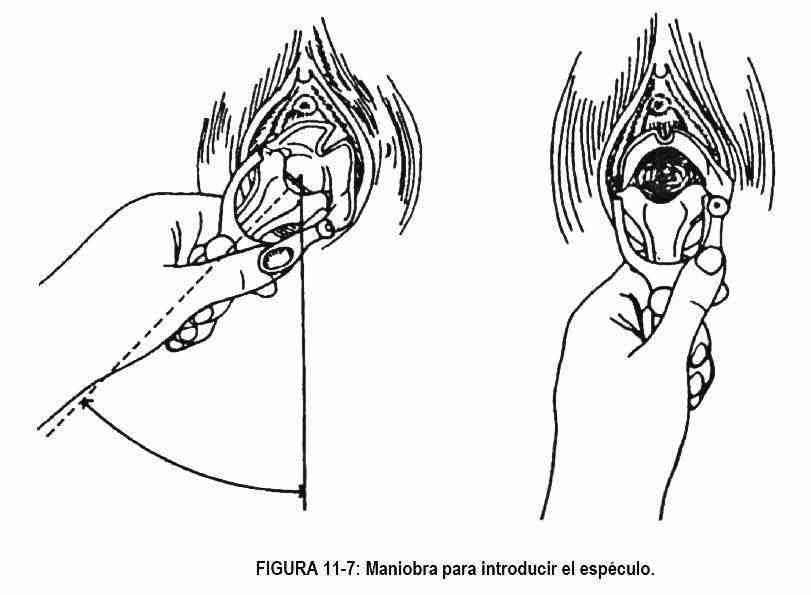
 O espéculo deve ser colocado lenta e firmemente; Dois dedos exploradores são colocados no períneo, separando os lábios para visualizar o intróito, e o espéculo é introduzido obliquamente, a 45 ° (Figura 11-7), repousando na parede posterior da bexiga (Figura 11-6, B) . O espéculo deve ser inserido lateralmente; Uma vez totalmente inserido, ele é girado e aberto, deixando uma válvula superior e uma inferior, e assim expondo o colo do útero; com antecedência a paciente é avisada de que vai sentir pressão.
O espéculo deve ser colocado lenta e firmemente; Dois dedos exploradores são colocados no períneo, separando os lábios para visualizar o intróito, e o espéculo é introduzido obliquamente, a 45 ° (Figura 11-7), repousando na parede posterior da bexiga (Figura 11-6, B) . O espéculo deve ser inserido lateralmente; Uma vez totalmente inserido, ele é girado e aberto, deixando uma válvula superior e uma inferior, e assim expondo o colo do útero; com antecedência a paciente é avisada de que vai sentir pressão.
A forma, cor e posição do colo do útero devem ser avaliadas. O formato do pescoço irá variar de acordo com a idade da paciente e a existência ou não de partos. Na paciente nulípara, o orifício do pescoço é pontilhado; enquanto na multípara tem uma fenda ou forma estelar. Sua cor deve ser rosa. A posição do colo do útero é útil para avaliar a posição do útero.
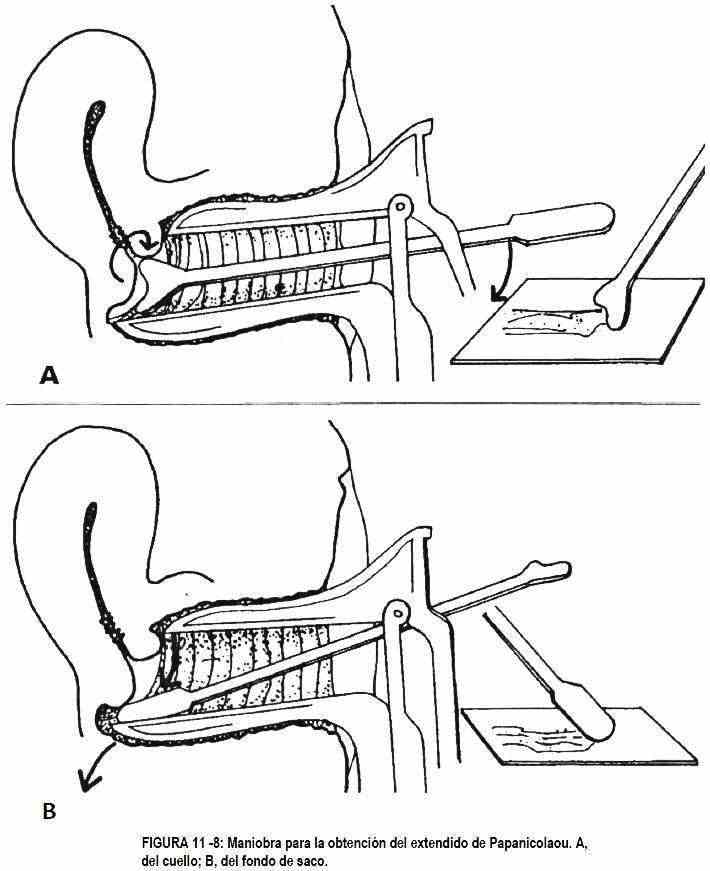
Um cotonete que é girado em ambas as direções deve remover a secreção para estudo (Figura 11-6, C), e com uma espátula apropriada, o material celular é obtido do colo do útero e da parede vaginal para exame citológico (Figura 11-6, D) . Um esfregaço de Papanicolaou (Figura 11-8) é realizado para determinar se há alterações celulares no canal endo ou ectocervical; pode até revelar infecções vaginais.
Algodão estéril e meio de cultura Thayer Martin são usados para investigar a presença de gonococos. Assim que o espéculo é inserido e aberto, o algodão é inserido no canal cervical, permitindo a absorção do corrimento vaginal por quinze a trinta segundos.
Em seguida, é aplicado ao meio de cultura com um movimento giratório, fechando o tubo ou recipiente que contém o meio.
A preparação salina úmida é comumente usada para a identificação de tricomonas móveis e para observar as células características do Haemophilus. Também pode ser umedecido com hidróxido de potássio para identificar fungos. Também é possível identificar outros germes com a coloração de Gram-Nicolle. Este tempo pode ser usado para obter uma amostra de urina limpa.
Todos esses estudos serão realizados antes da aplicação de lubrificantes. O paciente não deve ter sido higienizado nas últimas vinte e quatro horas. A cultura gonocócica pode ser realizada durante a menstruação se o sangramento for mínimo, mas o exame de Papanicolaou e as amostras de secreção não são confiáveis, a menos que o sangramento seja mínimo.
Ao remover o espéculo com o parafuso solto e aberto com os dedos, as paredes da vagina são inspecionadas. Em condições normais, é possível observar a presença de muco na vagina, produzido pelas glândulas de Bartholin e células cervicais. Este muco varia durante o ciclo menstrual, com excitação sexual, gravidez, estresse, ansiedade.
A presença de muco é controlada pela flutuação dos hormônios reprodutivos, principalmente estrogênios e progesterona. Os níveis desses hormônios são regulados por um equilíbrio complexo entre o sistema nervoso central, o hipotálamo, a hipófise e os ovários. A interação entre essas glândulas e sistemas produz mudanças no ciclo menstrual, incluindo a quantidade e a consistência do muco.
No início do ciclo, os estrogênios e a progesterona estão em níveis baixos; Conforme o ciclo avança, os níveis de estrogênio aumentam para desencadear a produção do hormônio luteinizante, que causa a ovulação. Este aumento no nível de estrogênios é a causa da secreção de muco. Quando há níveis baixos de estrogênio, o muco é espesso; Por outro lado, quando o nível estrogênico aumenta, o muco torna-se ralo, aquoso, translúcido, elástico, acelular e com consistência de clara de ovo. Este muco é fértil e ajuda a motilidade dos espermatozoides. Com a ovulação, os níveis de estrogênio caem e, a partir desse ponto, a progesterona predomina. O muco seca e fica mais borrachento.O monitoramento dessas características pode alertar a paciente para seus dias férteis.
O exame vaginal é realizado pela introdução dos dedos indicador e médio da mão exploradora enluvada e lubrificada com substância estéril; o botão não deve tocar na luva. O dedo indicador é inserido, palma para baixo, palpando as paredes vaginais e identificando o colo uterino. Em seguida, o dedo médio é inserido e a palma da mão é levada para cima. Posteriormente, servirão de suporte para palpação bimanual.
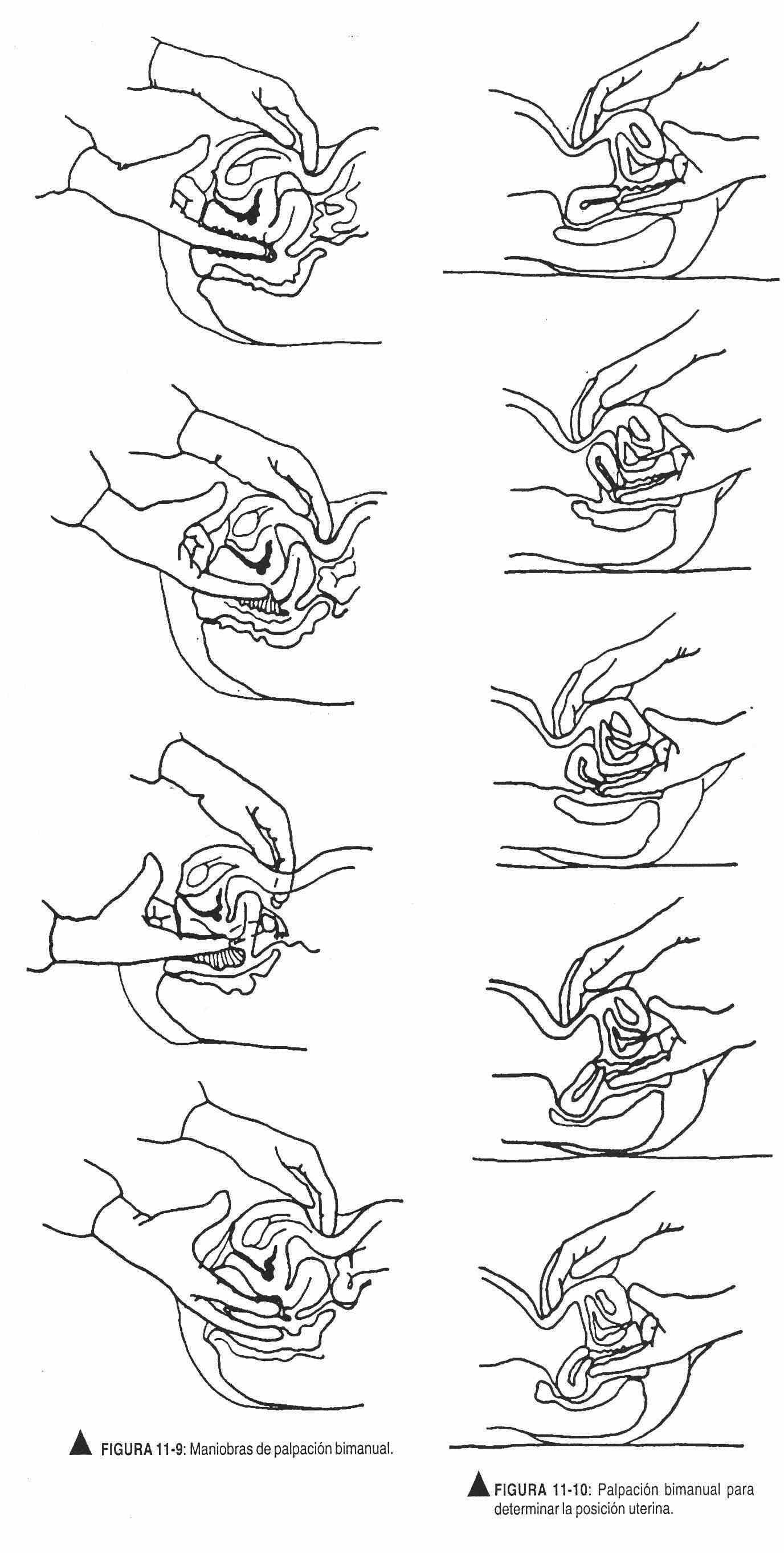
As paredes vaginais e o colo uterino devem ser palpados avaliando sua forma, limites, superfície, consistência, sensibilidade e mobilidade, palpando-se também o fundo de saco. A mão abdominal, sem luva, entre o umbigo e a pelve, ajudará na palpação bimanual, uma manobra usada para examinar os ovários e anexos e determinar a posição do útero (Figura 11-9).
Inicia palpando o fundo do útero, descrevendo sua forma, posição, sensibilidade e eventual presença de massas; a respiração profunda ajudará o paciente a relaxar. Ambas as mãos, abdominal e vaginal, trabalham juntas para obter a sensação do útero.
Removendo delicadamente os dedos do colo do útero, eles são inseridos nos fórnices do lado a ser palpado; evite coçar o pescoço com os dedos.
A manobra abdominal começará no nível da crista ilíaca, deslizando a mão em direção ao púbis com pressão sustentada.
Por ter o ovário entre as duas mãos, será percebido como se tivesse escapado. A manobra é repetida no lado oposto.
O exame da paciente pode ser concluído trocando a luva e inserindo o dedo indicador na vagina e o dedo médio no reto, para avaliar a parede posterior da vagina. O útero retrovertido só pode ser palpado dessa forma.
A posição uterina pode variar de acordo com dois fatores: rotação e flexão. A versão refere-se à posição do corpo em relação ao eixo longitudinal ou axial do canal vaginal e, neste sentido, retro significa posterior ao eixo, ante significa anterior e médio significa que coincide com o eixo vaginal; a flexão, por sua vez, refere-se ao grau de rotação do corpo. Todas essas posições são normais e não afetam a fertilidade (Figuras 11-10 e 11-11).
Ao final do exame, a paciente deve ser ajudada a sentar e oferecida uma toalha para limpar o excesso de lubrificante, e os detalhes do exame não serão discutidos até que ela esteja vestida.